Khái niệm NSAIDs - Phân nhóm theo cấu trúc hóa học
Khái niệm NSAIDs
Viết tắt: Non-steroidal anti-inflammatory drug. Đây là một nhóm các acid hữu cơ có tích chất giảm đau, chống viêm và hạ nhiệt. Các thuốc chống viêm không steroid là những chất ức chế enzym cyclooxygenase có khả năng ức chế trực tiếp quá trình sinh tổng hợp của các prostaglandin và thromboxan từ acid arachidonic [1].
Phân nhóm NSAIDs theo cấu trúc hóa học và tính chọn lọc theo COX
Bảng 1: Phân loại NSAIDs theo cấu trúc hóa học [2].
|
Dẫn xuất
|
Thuốc cụ thể
|
|
Acid salicylic
|
Acid acetylsalicylic, Methylsalicylat
|
|
Pyrazolon
|
Phneylbutazon, Metamizol, Noramidopyrin
|
|
Indol
|
Indomethacin, Sulindac, Etodolac, Ketorolac, Tolmentin
|
|
Oxicam
|
Meloxicam, Piroxicam, Tenoxicam
|
|
Acid propionic
|
Ibuprofen, Naproxen, Ketoprofen, Fenoprofen, Flurbiprofen, Oxaprozin
|
|
Acid phenylacetic
|
Diclofenac
|
|
Acid fenamic
|
Acid mafenamic, Acid meclofenamic
|
|
Coxib
|
Celecoxib
|
Theo một nghiên cứu mới được đăng trên tập chí Tim mạch của Canada năm 2021, NSAIDs được phân loại theo tính chọn lọc ức chế COX như Hình 1 dưới đây:
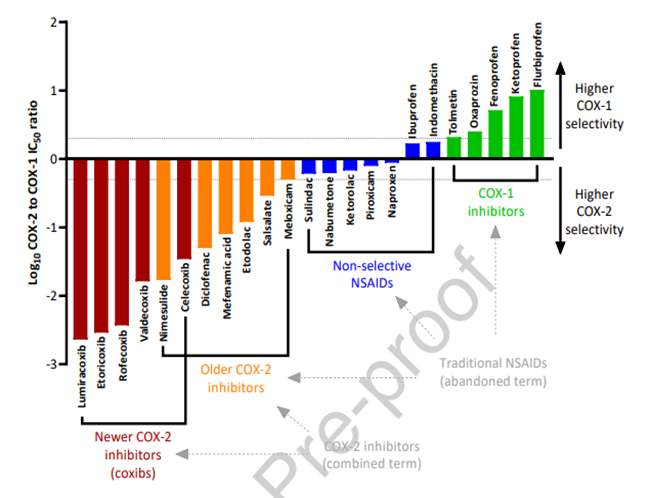
Hình 1: Phân loại khuyến cáo của NSAIDs (không phải Aspirin) theo tính chọn lọc [3].
Chú thích:
Non - selective NSAIDs: NSAIDs không chọn lọc.
COX-1 inhibitors: Chất ức chế COX-1.
COX-2 inhibitors: Chất ức chế COX-2.
Cơ chế và tác dụng
Nhóm NSAIDs ức chế sự hoạt động của các enzym cyclooxygenase (COX) tham gia vào quá trình sản xuất prostaglandin (PG). Prostaglandin là chất trung gian gây viêm, đau, sốt và đóng vai trò quan trọng trong việc bảo vệ niêm mạc dạ dày và ruột…
- COX-1: được tìm thấy trong các mô của cơ thể. Khi COX-1 bị ức chế, các phản ứng không mong muốn trên hệ tiêu hóa như viêm loét dạ dày - tá tràng, xuất huyết tiêu hóa có thể xuất hiện.
- COX-2: không được tìm thấy trong các mô của cơ thể, chỉ khi có sự kích thích của các chất trung gian gây viêm, COX-2 mới được tạo ra. Vì vậy, khi COX-2 bị ức chế, quá trình viêm của cơ thể có thể được kiểm soát nhưng không gây ra các tác dụng không mong muốn trên hệ tiêu hóa [2], [4].
Cơ chế hạ sốt
Các thuốc hạ sốt ức chế prostaglandin synthetase làm giảm tổng hợp prostaglandin E1 và E2 do đó ức chế các quá trình sinh nhiệt, tăng cường các quá trình thải nhiệt và lập lại cân bằng cho trung tâm điều nhiệt. Ở liều điều trị, thuốc có tác dụng hạ sốt do bất kì nguyên nhân nào và chỉ có tác dụng điều trị triệu chứng, không hạ thân nhiệt ở người không sốt [2].
Cơ chế giảm đau
Thuốc làm giảm tổng hợp prostaglandin F2, làm giảm tính cảm thụ của ngọn dây thần kinh cảm giác với các chất gây đau của phản ứng viêm như bradykinin, seroronin [2].
Cơ chế chống viêm
Các thuốc chống viêm không steroid đều ức chế enzym cyclooxygenase (COX), ngăn cản tổng hợp prostaglandin là chất trung gian hóa học gây viêm, do đó làm giảm qua trình viêm (đây là cơ chế quan trọng nhất) [2].
Cơ chế chống kết tập tiểu cầu
Các thuốc chống viêm không steroid ức chế enzym thromboxan synthetase làm giảm tổng hợp thromboxan A2 (chất gây kết tập tiểu cầu) nên có tác dụng chống kết tập tiểu cầu, cơ chế được mô tả trong Hình 2 dưới đây:
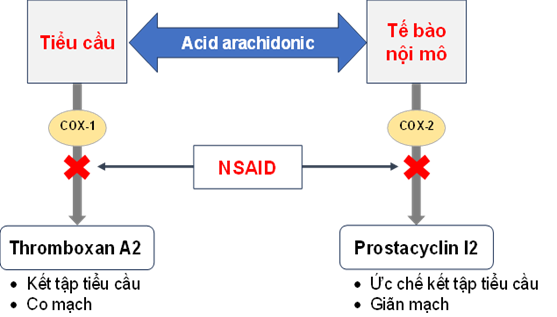
Hình 2: Sơ đồ mô tả cơ chế tác dụng ức chế kết tập tiểu cầu [2].
NSAIDs và biến cố trên tim mạch
Cơ chế tác dụng chọn lọc của NSAIDs và nguy cơ tác động bất lợi lên tim mạch được mô tả ở Hình 3 dưới đây:
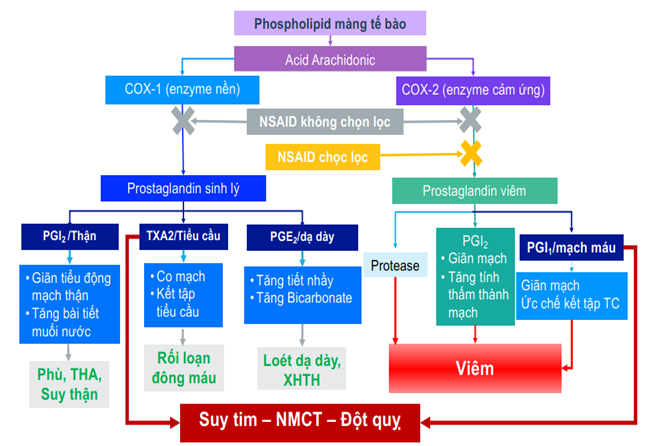
Hình 3: Cơ chế tác dụng chọn lọc của NSAIDs
Nguy cơ đau tim và đột quỵ do NSAIDs, lần đầu tiền được mô tả vào năm 2005 bởi FDA. Các nghiên cứu này cũng được thảo luận tại cuộc họp chung của cả Arthritis Advisory Committee and Drug Safety (Ủy ban cố vấn về Viêm khớp) và Risk Management Advisory Committee (Ủy ban cố vấn về an toàn và rủi ro của thuốc) vào 10/11/2014 [5].
Đến 2015, FDA tăng cường cảnh báo trên nhãn thuốc: “NSAIDs (trừ Aspirin) đều có thể gây huyết khối, phù, tăng huyết áp do vậy có thể làm nặng hơn tình trạng suy tim ứ huyết, khó kiểm soát huyết áp, làm tăng các nguy cơ tim mạch (đột quỵ, nhồi máu cơ tim…). Nguy cơ thay đổi theo từng loại NSAIDs được lựa chọn, thời gian dùng, liều của chúng và đặc điểm lâm sàng của từng bệnh nhân”. Dựa trên đánh giá của FDA, các nhãn thuốc NSAIDs theo toa được bổ sung sửa đổi như sau:
- Nguy cơ đau tim hoặc đột quỵ có thể xảy ra ngay từ những tuần đầu tiên sử dụng NSAIDs. Nguy cơ có thể tăng lên khi sử dụng NSAIDs lâu hơn.
- Nguy cơ tăng cao hơn khi sử dụng ở liều cao.
- Nhìn chung, những bệnh nhân mắc bệnh tim hoặc có các yếu tố nguy cơ mắc bệnh tim có nguy cơ bị đau tim hoặc đột quỵ cao hơn sau khi sử dụng NSAIDs so với những bệnh nhân không có các yếu tố nguy cơ này vì họ có nguy cơ cao hơn khi bắt đầu.
- Bệnh nhân được điều trị bằng NSAIDs sau cơn đau tim đầu tiên có nhiều khả năng tử vong trong năm đầu tiên sau cơn đau tim hơn so với bệnh nhân không được điều trị bằng NSAIDs sau cơn đau tim đầu tiên.
- Sử dụng NSAIDs làm tăng nguy cơ suy tim [5].
Mối liên quan giữa tác dụng chọn lọc trên COX và tai biến tim mạch
Về mặt lý thuyết, NSAIDs càng chọn lọc trên COX-2 thì nguy cơ xuất huyết tiêu hóa càng thấp, song nguy cơ tim mạch càng tăng. Chẳng hạn:
- Etoricoxib và Celecoxib là những chất ức chế chọn lọc trên COX-2.
- Meloxicam và Diclofenac là những chất ức chế ưu tiên trên COX-2.
- Ibuprofen, Naproxen là những chất ức chế COX không chọn lọc [4].
Mức độ ức chế chọn lọc COX và tỉ lệ rủi ro trên tim mạch và tiêu hóa của một số NSAIDs thường gặp được mô tả trong Hình 4 dưới đây:
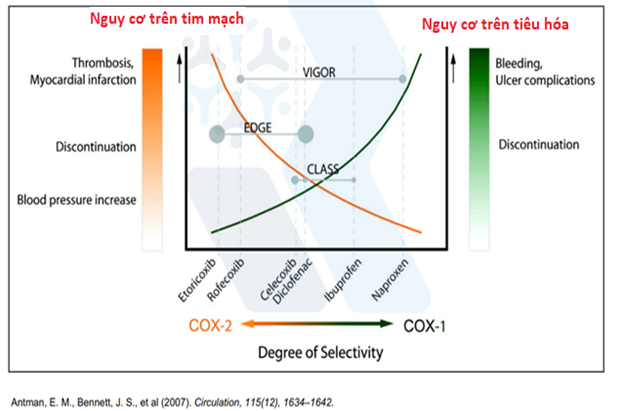
Hình 4: Mức độ ức chế chọn lọc COX và tỉ lệ rủi ro trên tim mạch và tiêu hóa [6].
NSAIDs có thể làm tăng huyết áp, đối kháng với tác dụng của thuốc chống tăng huyết áp và làm tăng tỷ lệ mắc bệnh liên quan đến tăng huyết áp. Trong một bài đăng của Tạp chí Tim mạch 2010, các báo cáo của Trung tâm tim mạch dự phòng, Đại học John Hopskin đã chỉ ra những thay đổi về huyết áp được báo cáo khi sử dụng Rofecoxib ở những bệnh nhân dùng thuốc chẹn beta để điều trị tăng huyết áp. Trong một thử nghiệm đánh giá hiệu quả và tính an toàn của Rofecoxib, không dùng Celecoxib và Naproxen, đã làm tăng huyết áp tâm thu đáng kể tròn 24 giờ. Có sự khác biệt được báo cáo về huyết áp tâm thu giữa nhóm Rofecoxib và Celecoxib [6].
Các nghiên cứu quan sát được thực hiện bởi Trung tâm tim mạch dự phòng, Đại học Hopskin cũng chỉ ra rằng: NSAIDs có liên quan đến 10% số ca nhập viện do đợt cấp của suy tim sung huyết. Sử dụng NSAIDs trong tuần trước khi nhập viện được ước tính làm tăng gấp đôi tỉ lệ nhập viện lần đầu ở những người không có tiền sử bệnh tim [6].
- Xơ vữa động mạch và COX-2
Isoenzym COX-2 được phát hiện có trong mỡ của cả người và chuột. Sự kết dính của tế bào đơn nhân với các tế bào nội mô được kích hoạt khi có lipoprotein tỉ trọng thấp (LDL) bị oxy hóa và interleukin (IL) – 1 (được kích hoạt bởi COX-2). LDL bị oxy hóa và IL gây xơ vữa động mạch liên quan đến giai đoạn đầu của xơ vữa động mạch gây ra sự tổng hợp PGE2 trong tế bào đơn nhân của người. Trong một nghiên cứu của Burleigh và cộng sự, các kết quả đã cung cấp bằng chứng dược lý rằng COX-2 thúc đẩy sự hình thành tổn thương xơ vữa động mạch sớm ở chuột thiếu thụ thể LDL invivo [6].
NSAIDs khác liệu có làm giảm tác dụng của Aspirin khi sử dụng đồng thời hay không?
Một phát hiện đã được tìm ra trong một nghiên cứu có đối chứng ngẫu nhiên: NSAIDs không chọn lọc (không phải Aspirin) đã ức chế tác dụng của Aspirin. Việc sử dụng thường xuyên NSAIDs không chọn lọc làm suy yếu tác dụng lâm sàng của Aspirin trong việc giảm nhồi máu cơ tim. Đồng thời, phân tích dữ liệu cho thấy nhóm bệnh nhân có dùng NSAIDs trong hơn 60 ngày, khi được dùng Aspirin có tỉ lệ nhồi máu cơ tim cao hơn gấp 2 lần [6]. Ảnh hưởng của Aspirin khi dùng đơn độc và Aspirin phối hợp với Ibuprofen lên COX-1 của tiểu cầu được mô tả trong theo Hình 5.
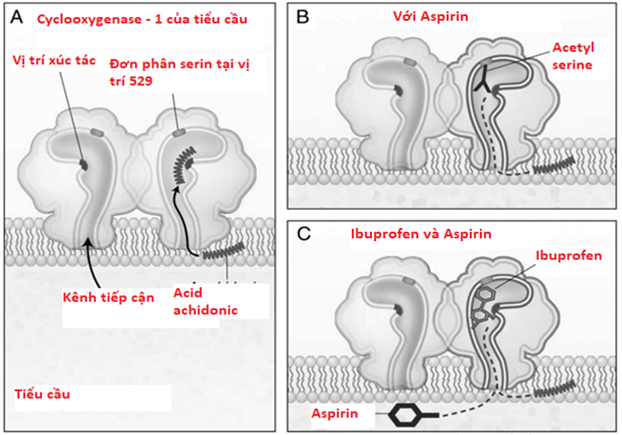
Hình 5: Ảnh hưởng của Aspirin đơn độc và Aspirin phối hợp với Ibuprofen lên COX-1 của tiểu cầu [6].
- Tương tác giữa Aspirin và NSAIDs khác (không phải Aspirin)
Dưới đây là bảng các tương tác thường gặp của Aspirin và NSAIDs khác (không phải Aspirin):
Bảng 2: Tương tác thường gặp của Aspirin và các NSAIDs khác [7], [8].
|
Cặp tương tác
|
Mức độ
|
Hậu quả
|
Xử trí
|
|
Aspirin – Celecoxib
|
Nghiêm trọng
|
Tăng nguy cơ chảy máu, suy giảm chức năng thận, tăng nguy cơ xảy ra tác dụng phụ trên đường tiêu hóa
|
Dùng Aspirin ít nhất 2 giờ trước khi sử dụng các NSAIDs khác.
Cân nhắc dự phòng bằng các thuốc ức chế bơm proton nếu dùng Aspirin và NSAIDs lâu dài.
|
|
Aspirin – Diclofenac
|
Nghiêm trọng
|
Tăng nguy cơ chảy máu và loét đường tiêu hóa.
|
|
Aspirin – Etoricoxib
|
Nghiêm trọng
|
Tăng nguy cơ chảy máu, suy giảm chức năng thận và tăng nguy cơ xảy ra tác dụng phụ trên đường tiêu hóa.
|
|
Aspirin – Ibuprofen
|
Nghiêm trọng
|
Giảm tác dụng của Aspirin. tăng nguy cơ chảy máu, suy giảm chức năng thận, tăng nguy cơ biến cố tim mạch.
|
|
Aspirin – Meloxicam
|
Nghiêm trọng
|
Tăng nguy cơ chảy máu, suy giảm chức năng thận, tăng nguy cơ gặp tác dụng phụ trên đường tiêu hóa.
|
|
Aspirin – Naproxen
|
Nghiêm trọng
|
Giảm hiệu quả của Aspirin. Tăng nguy cơ loét đường tiêu hóa và chảy máu.
|
|
Aspirin – Ketorolac
|
Chống chỉ định
|
Tăng nguy cơ gặp tác dụng phụ trên đường tiêu hóa, tăng nồng độ Ketorolac trong huyết thanh.
|
Chống chỉ định phối hợp
|
Nguy cơ trên tim mạch của các NSAIDs thường gặp
Một chuỗi nghiên cứu năm 2018 của bệnh viện trường Đại học Aarhus, Đan Mạch đã được thực hiện để kiểm tra các rủi ro tim mạch khi bắt đầu dùng Diclofenac so với việc dùng NSAIDs khác đã cho thấy: Tỷ lệ tác dụng phụ ở những người khởi đầu dùng Diclofenac tăng 50% so với những người không dùng khởi đầu, tăng 20% so với những người khởi đầu dùng Paracetamol hoặc Ibuprofen và tăng 30% so với những người khởi đầu dùng Naproxen. Các thử nghiệm lâm sàng và dịch tễ dược học khác cũng cho thấy Diclofenac có nguy cơ tăng biết cố tim mạch rõ rệt ở liều cao (150mg/ngày), dùng kéo dài và đặc biệt là khi sử dụng cho những bệnh nhân có tiền sử nhồi máu cơ tim hoặc suy tim [9].
- Nhóm Coxibs (Celecoxib, Rofecoxib, Valecoxib)
Kết luận của FDA về nguy cơ trên tim mạch của NSAIDs cho thấy cả 3 loại NSAIDs ức chế chọn lọc COX-2 (Celecoxib, Rofecoxib, Valecoxib) đều liên quan đến việc làm tăng nguy cơ các biến cố tim mạch trầm trọng so với giả dược [5]. Kết quả từ thử nghiệm Adenomatous Polyp Prevention on Vioxx (APPROVe) chứng minh Rofecoxib làm gia tăng nhồi máu cơ tim cấp tính ở cả liều thấp lẫn liều cao và cuối cùng đã dẫn đến việc ngừng sử dụng Rofecoxib ở thị trường Hoa Kỳ [10]. Tài liệu hiện tại ước tính có sự tăng gấp 5 lần các biến cố huyết khối ở bệnh nhân dùng Rofecoxib 50mg/ngày so với Naproxen và tăng gấp đôi ở bệnh nhân dùng 25mg/ngày so với giả dược [11]. Ngay sau khi FDA loại bỏ Rofecoxib khỏi thị trường, Valdecoxib cũng đã nhanh chóng bị thu hồi do làm tăng nguy cơ nhồi máu cơ tim và đột quỵ [12].
Cập nhật liên quan đến nguy cơ tim mạch và tiêu hóa với Celecoxib (Nghiên cứu PRECISION): Trong 24081 bệnh nhân được phân nhóm ngẫu nhiên sử dụng Celecoxib (liều trung bình 209mg/ngày), Naproxen (liều trung bình 852mg/ngày) hoặc Ibuprofen (liều trung bình 2045mg/ngày), thời gian điều trị trung bình 20,3 tháng, tỷ lệ xuất hiện biến cố tim mach: Nhóm Celecoxib (2,3%), nhóm Naproxen (2,5%), nhóm Ibuprofen (2,7%). Như vậy, tỉ lệ bệnh nhân có huyết áp bình thường tiến triển thành tăng huyết áp ở nhóm sử dụng Celecoxib là thấp nhất, so với Ibuprofen và Naproxen [12].
Ngoài ra, theo Hiệp hội tim mạch Châu Âu (ESC) 2017, liều thấp Celecoxib ít làm tăng nguy cơ biến cố tim mạch hơn so với các thuốc kháng viêm không steroid khác. Bên cạnh giảm nguy cơ biến cố tim mạch, Celecoxib cũng mang nguy cơ tai biến trên thận, huyết áp và xuất huyết dạ dày thấp hơn so với Ibuprofen và Naproxen. Tuy nhiên, việc sử dụng Celecoxib vẫn cần cảnh báo những nguy cơ trên [13].
Khuyến cáo sử dụng NSAIDs cho bệnh nhân có tiền sử tim mạch
Guideline được đồng thuận của nhóm chuyên gia toàn cầu về NSAIDs, công bố trên BMC Medicine năm 2015 trình bày các phác đồ được lựa chọn cho nhóm bệnh nhân có nguy cơ trên tiêu hóa và tim mạch (Hình 6).
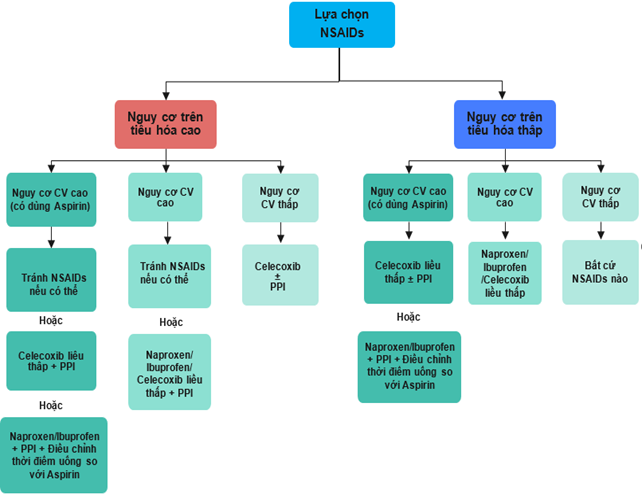
Hình 6: Lựa chọn NSAIDs trên bệnh nhân có nguy cơ tim mạch và tiêu hóa [14].
Chú thích:
CV (Cardiovascular): Tim mạch.
PPI (Proton pump inhibitor): Thuốc ức chế bơm proton.
Khuyến cáo đồng thuận của các chuyên gia
- Khuyến cáo tránh sử dụng NSAIDs dài hạn ở bệnh nhân có nguy cơ tim mạch cao.
- Đối với bệnh nhân có nguy cơ tim mạch cao nhưng nếu cần thiết phải sử dụng NSAIDs, Naproxen và Celecoxib là lựa chọn được ưu tiên xem xét sử dụng.
- Nên sử dụng liều thấp nhất có hiệu quả trong thời gian ngắn.
- Không sử dụng NSAIDs trong 3-6 tháng sau khi có biến cố hoặc can thiệp vì biến cố tim mạch cấp tính.
- Theo dõi huyết áp sau khởi đầu sử dụng NSAIDs dài hạn.
- Bệnh nhân tăng huyết áp đang sử dụng thuốc ức chế men chuyển ACEI hoặc thuốc ức chế thụ thể ARB, cần cân nhắc bổ sung hoặc tăng liều thuốc hạ áp nhóm khác khi sử dụng cùng NSAIDs dài hạn [7].
Cảnh cáo và thận trọng
Nguy cơ huyết khối tim mạch:
Các thuốc chống viêm không steroid, không phải là Aspirin, dùng đường toàn thân, có thể tăng nguy cơ xuất hiện biến cố huyết khối tim mạch, bao gồm cả nhồi máu cơ tim và đột quỵ, có thể dẫn đến tử vong. Nguy cơ này có thể xuất hiện sớm trong vài tuần đầu dùng thuốc và có thể tăng lên theo thời gian dùng thuốc, được ghi nhận chủ yếu ở liều cao. Bác sĩ cần đánh giá định kì sự xuất hiện của các biến cố tim mạch, ngay cả khi bệnh nhân không có triệu chứng tim mạch trước đó. Bệnh nhân cần được cảnh báo về các triệu chứng của biến cố tim mạch nghiêm trọng và cần thăm khám bác sĩ ngay khi xuất hiện các triệu chứng này. Để giảm thiểu nguy cơ xuất hiện biến cố bất lợi, cần sử dụng [tên thuốc] ở liều hàng ngày thấp nhất có hiệu quả trong thời gian ngắn nhất có thể [15]. Sau đây là khuyến cáo liều thông thường và liều tối đa/ngày của một số NSAIDs thường gặp:
Bảng 3: Liều dùng khuyến cáo đường uống của một số NSAIDs ở người lớn [16], [17].
|
Tên thuốc
|
Liều dùng thông thường
|
Liều tối đa/ngày
|
|
Celecoxib
|
200mg x 1 lần/ngày hoặc 2 lần/ngày
|
400mg
|
|
Diclofenac
|
75mg x 2 lần/ngày hoặc
50mg x 3 lần/ngày hoặc
100mg x 1 lần/ngày dạng giải phóng chậm
|
150mg
|
|
Etodolac
|
300 – 500mg x 2 lần/ngày
|
1200mg
|
|
Fenoprofen
|
300 – 600mg x 4 lần/ngày
|
3200mg
|
|
Flurbiprofen
|
100mg x 2 lần hoặc 3 lần/ngày
|
300mg
|
|
Ibuprofen
|
400 – 800mg x 4 lần/ngày
|
3200mg
|
|
Indomethacin
|
25mg x 3,4 lần/ngày hoặc
75mg x 2 lần/ngày dạng giải phóng chậm
|
200mg
|
|
Ketoprofen
|
50 – 75mg x 4 lần/ngày hoặc
200mg x 1 lần/ngày dạng giải phóng chậm
|
300mg
|
|
Meloxicam
|
7,5mg x 1 lần/ngày
|
15mg
|
|
Nabumetone
|
1000mg – 2000 mg/ngày
Chia liều 500 – 1000mg x 2 lần/ngày
|
2000mg
|
|
Naproxen
|
250 – 500mg x 2 lần/ngày
|
1500mg
|
|
Piroxicam
|
20mg x 1 lần/ngày
|
20mg
|
|
Tenoxicam
|
10 – 20 mg/lần/ngày
|
20mg
|
|
Sulindac
|
150 – 200mg x 2 lần/ngày
|
400mg
|
Bệnh nhân suy tim sung huyết (từ độ II đến độ IV theo phân độ chức năng của suy tim theo Hội Tim mạch New York), bệnh tim thiếu máu cục bộ, bệnh động mạch ngoại vi, bệnh mạch máu não [15].
Tóm tắt một số thông tin cần khai thác trước khi dùng NSAIDs cho bệnh nhân
- Bệnh nhân có thuộc đối tượng chống chỉ định không?
- Có mắc bệnh tim mạch vành không? Trong vòng 3-6 tháng gần đây có bệnh lý tim mạch cấp hoặc can thiệp tim mạch không?
- Tiền sử dị ứng của bệnh nhân, đặc biệt là kháng sinh Sulfonamide và Dapsone.
- Có đang sử dụng thuốc khác có thể gây ra tương tác không: ACEI (thuốc ức chế men chuyển), ARB (thuốc ức chế thụ thể Angiotesin II), lợi tiểu (tăng nguy cơ suy thận cấp), Aspirin, Methotrexate, ….
Kết luận
Cần sử dụng NSAIDs một cách thận trọng để giảm thiểu các biến cố bất lợi trên bệnh nhân có nguy cơ tim mạch cao. Các bác sĩ khi kê đơn cần lưu ý các thông tin sau: Loại NSAIDs, liều dùng và thời gian sử dụng thuốc cho bệnh nhân. Ngoài ra, cả bác sĩ và người bệnh phải đảm bảo tuân thủ một số nguyên tắc khi sử dụng NSAIDs như sau: Thứ nhất, sử dụng thuốc với liều thấp nhất có hiệu quả trong thời gian ngắn nhất. Thứ hai, cân nhắc lợi ích và nguy cơ trên tim mạch và tiêu hóa của người bệnh. Thứ ba, tránh sử dụng NSAIDs dài ngày ở bệnh nhân có nguy cơ tim mạch cao. Việc tuân thủ đúng các nguyên tắc khi sử dụng NSAIDs giúp tăng hiệu quả điều trị và giảm các tác dụng không mong muốn, đảm bảo tính an toàn cho sức khỏe người bệnh.
Biên soạn: DS Chu Ngọc Diệp - Đơn vị Dược lâm sàng & Thông tin thuốc.













