TỔNG QUAN VỀ PHẢN VỆ HAI PHA
Định nghĩa lại về phản vệ hai pha
Phản vệ hai pha lần đầu tiên được ghi nhận một cách chi tiết trong y văn thế giới vào giữa những năm 1990 bởi các chuyên gia Popa và Lerner [1]. Trước đó, nhiều trường hợp tái phát triệu chứng thường bị nhầm lẫn giữa việc tiếp xúc lại với dị nguyên hoặc điều trị không đủ trong pha cấp. Theo thời gian, định nghĩa y khoa đã được chuẩn hóa để phân biệt rõ ràng giữa phản vệ hai pha và phản vệ kéo dài (protracted anaphylaxis). Trong khi phản vệ kéo dài là một phản ứng liên tục có thể kéo dài từ vài giờ đến vài ngày mà không có khoảng nghỉ lâm sàng, thì phản vệ hai pha bắt buộc phải có một "khoảng lặng" không triệu chứng (asymptomatic period) [2], [4].
Việc chuẩn hóa ngưỡng thời gian tối thiểu và tối đa từ khi giải quyết hoàn toàn các triệu chứng ban đầu đến khi bắt đầu các triệu chứng tái phát hiện chưa được thống nhất, nhưng thông thường ngưỡng thời gian này nằm trong khoảng từ 30 phút đến 72 giờ. Trong một đồng thuận, hội đồng chuyên gia quốc tế đã nhấn mạnh rằng khoảng thời gian không triệu chứng này phải trong khoảng từ tối thiểu từ 1 giờ đến tối đa là 48 giờ [4], [5]. Việc thiết lập ngưỡng 1 giờ nhằm đảm bảo tính đặc hiệu về mặt sinh học, giúp phân biệt với những dao động triệu chứng bình thường trong giai đoạn cấp tính của phản ứng đơn pha. Ngược lại, giới hạn 48 giờ được coi là mốc thời gian tối đa để một phản ứng tái phát được coi là có liên quan trực tiếp đến cơ chế bệnh sinh ban đầu của đợt phản vệ đó, việc kéo dài giới hạn trên này làm giảm mối liên hệ rõ ràng của phản ứng với dị nguyên ban đầu [2], [4].
Tỷ lệ gặp phản vệ hai pha
Dữ liệu dịch tễ học toàn cầu cho thấy tỷ lệ mắc phản vệ hai pha dao động rất rộng, từ 0,4% đến 20% trong tổng số các đợt phản vệ được báo cáo [1], [6]. Sự biến thiên lớn này chủ yếu xuất phát từ sự khác biệt trong tiêu chuẩn chẩn đoán phản vệ giữa các nghiên cứu và khu vực địa lý [1]. Tại Hoa Kỳ, dữ liệu thống kê cho thấy số ca nhập viện liên quan đến phản vệ đã tăng từ 20 lên 25,1 trường hợp trên một triệu dân trong thập kỷ qua, và phản vệ hai pha chiếm một tỷ lệ không nhỏ trong nhóm các ca có diễn biến phức tạp [7], [8]. Tại Việt Nam, mặc dù chưa có một hệ thống cơ sở dữ liệu quốc gia chuyên biệt về phản vệ hai pha, các báo cáo tại các bệnh viện lớn và trung tâm cấp cứu ghi nhận rằng tình trạng này thường xảy ra ở những bệnh nhân có phản ứng ban đầu nghiêm trọng hoặc xử trí ban đầu bằng adrenalin bị chậm trễ [9].
Cơ chế sinh lý
Cơ chế chính xác dẫn đến phản vệ hai pha vẫn là một chủ đề đang được nghiên cứu tích cực, các bằng chứng hiện tại hướng tới một quy trình kích hoạt miễn dịch đa tầng [10], [11]. Phản vệ điển hình là một phản ứng quá mẫn tuýp 1, chủ yếu do globulin miễn dịch E (IgE) trung gian [6]. Khi dị nguyên xâm nhập, nó liên kết chéo với các phân tử IgE gắn trên thụ thể FcϵRI của tế bào mast và bạch cầu ái kiềm, dẫn đến sự khử hạt tức thì [6], [11].
Pha khởi đầu (Immediate Phase)
Trong pha này, các chất trung gian hóa học được dự trữ sẵn trong tế bào mast như histamine và tryptase được giải phóng ồ ạt vào hệ tuần hoàn [6]. Histamine tác động lên các thụ thể H1 và H2, gây ra tình trạng giãn mạch nhanh chóng, tăng tính thấm mao mạch và co thắt cơ trơn phế quản [6], [12]. Tryptase, một loại protease đặc hiệu của tế bào mast, không chỉ là dấu ấn sinh học quan trọng trong chẩn đoán mà còn đóng vai trò kích hoạt hệ thống bổ thể và đông máu, góp phần vào sự sụt giảm huyết áp đột ngột [1], [5], [11].
Pha muộn và sự hình thành phản ứng hai pha (Late-Phase Response)
Một trong các giả thuyết về cơ chế ở pha muộn của phản vệ hai pha thường được nhắc đến là kết quả của sự bùng phát "làn sóng thứ hai" các chất trung gian hóa học sau một khoảng lặng lâm sàng. Trong đó, TNF-alpha (yếu tố hoại tử u alpha) đóng vai trò trung tâm khi vừa là chất trung gian tích trữ sẵn vừa là chất phản ứng pha muộn, thực hiện chức năng kích hoạt các bạch cầu trung tính và tăng cường tổng hợp chemokine để thu hút tế bào viêm đến mô đích [5], [6]. Song song đó, việc kích hoạt các enzyme như phospholipase A và cyclooxygenase dẫn đến sự tổng hợp mới các chất chuyển hóa acid arachidonic bao gồm leukotriene (gây co thắt phế quản và tăng tính thấm thành mạch), prostaglandin và yếu tố hoạt hóa tiểu cầu (PAF) [6], [13]. Sự kết hợp giữa các cytokine pha muộn và các chất trung gian lipid này tạo nên phản ứng viêm hệ thống tái diễn, dẫn đến sự trở lại của các triệu chứng lâm sàng mà không cần tiếp xúc mới với dị nguyên [5], [6]. Bên cạnh đó, người ta cũng đặt ra các giả thuyết khác để giải thích cơ chế của pha muộn như sự hấp thụ các dị nguyên không đồng đều sau khi tiếp xúc với các dị nguyên đường uống [14]…
ĐẶC ĐIỂM LÂM SÀNG VÀ YẾU TỐ NGUY CƠ
Đặc điểm lâm sàng
Triệu chứng của pha hai trong phản vệ hai pha tương tự với đơn pha và có thể ảnh hưởng đến bất kỳ hệ cơ quan nào, nhưng chủ yếu tập trung vào các biểu hiện ngoài da [2], [15]. Theo các dữ liệu quan sát, phần lớn các phản ứng ở pha muộn (84,5%) có mức độ triệu chứng tương đương hoặc nhẹ hơn so với đợt khởi phát ban đầu. Các trường hợp tử vong hoặc triệu chứng nặng hơn pha đầu là rất hiếm [16], [17]. Các triệu chứng thường gặp và mối quan hệ giữa các triệu chứng với mức độ nặng của tình trạng phản vệ được mô tả trong Hình 1.
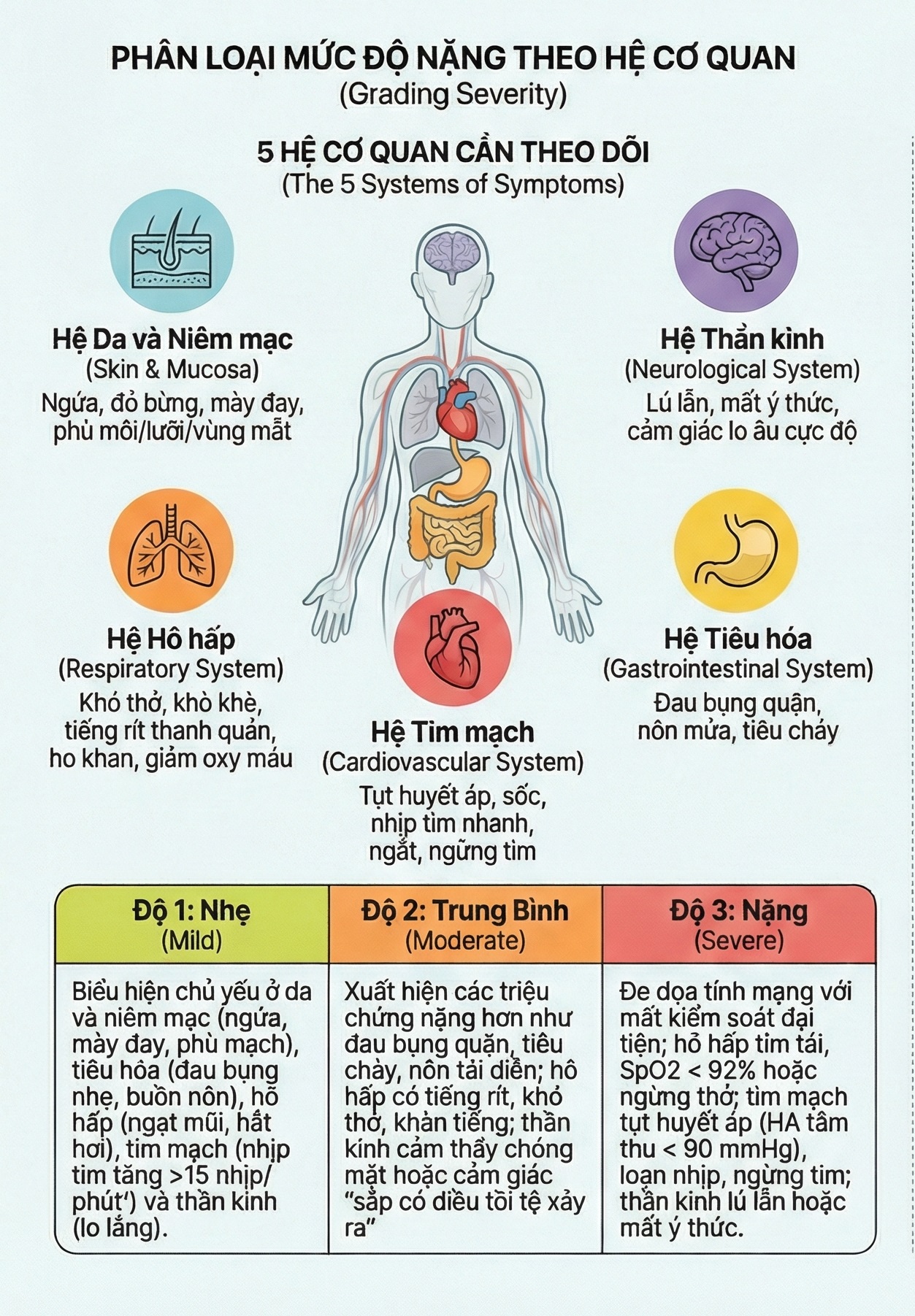
Hình 1. Các triệu chứng phản vệ hai pha và phân loại triệu chứng theo mức độ của phản ứng phản vệ [17]
Mặc dù pha thứ hai thường được ghi nhận là ít nghiêm trọng hơn về mặt thống kê (p=0,0002), nhưng không có bất kỳ đảm bảo lâm sàng nào cho thấy đợt tái phát sẽ không tiến triển thành sốc phản vệ nặng [7]. Thực tế y văn đã ghi nhận những trường hợp tử vong do phản vệ hai pha vì bệnh nhân đã được cho xuất viện sớm hoặc không được giám sát đầy đủ trong khoảng thời gian nguy cơ cao [6], [9].
Nhận diện một số yếu tố nguy cơ
Việc xác định đối tượng có khả năng cao sẽ gặp phản vệ hai pha là ưu tiên hàng đầu trong quản lý cấp cứu. Các yếu tố nguy cơ chính đã được xác định qua nhiều nghiên cứu đa biến và meta-analysis bao gồm:
- Mức độ nặng của pha ban đầu: Những bệnh nhân bị sốc phản vệ, suy hô hấp nặng hoặc cần nhiều hơn 1 liều adrenalin để kiểm soát triệu chứng ban đầu có nguy cơ tái phát pha hai cao nhất [2], [18].
- Sự chậm trễ trong việc sử dụng adrenalin: Việc trì hoãn liều adrenalin đầu tiên trên 60 phút kể từ khi khởi phát triệu chứng làm tăng đáng kể khả năng xảy ra phản ứng pha hai [18], [19].
- Loại dị nguyên: Phản vệ do thức ăn (đặc biệt là đậu phộng và các loại hạt cây) và dị nguyên không rõ nguồn gốc (idiopathic) thường có liên quan chặt chẽ hơn với phản ứng hai pha [7], [19].
- Chỉ số sinh tồn bất thường: Hiệu áp (pulse pressure) rộng và tình trạng hạ huyết áp kéo dài trong pha 1 là các dấu hiệu cảnh báo lâm sàng có giá trị [7].
- Tiền sử bệnh lý: Bệnh nhân có tiền sử hen phế quản không kiểm soát tốt, bệnh lý tim mạch hoặc từng có các đợt phản vệ hai pha trước đó cần được đặc biệt lưu tâm [17], [19].
NGUYÊN TẮC XỬ TRÍ PHẢN VỆ PHA HAI
Nguyên tắc xử trí với phản vệ pha hai cũng tương tự như khi xử trí phản vệ ở pha đầu. Tại Việt Nam, hoạt động phòng, chẩn đoán và xử trí phản vệ được hướng dẫn thực hiện theo các quy định tại Thông tư 51/2017/TT-BYT [20]. Thông tư này cung cấp một khung pháp lý và chuyên môn vững chắc cho cán bộ y tế khi tham gia xử trí và chăm sóc bệnh phản vệ.
Adrenaline là thuốc thiết yếu hàng đầu
Thông tư 51 khẳng định Adrenalin (epinephrine) là thuốc quan trọng hàng đầu để xử trí ngay cho người bị phản vệ khi được chẩn đoán từ độ II trở lên. Adrenalin tác động lên các thụ thể alpha-1 (gây co mạch, tăng huyết áp, giảm phù nề), beta-1 (tăng nhịp tim và sức co bóp cơ tim) và beta-2 (giãn cơ trơn phế quản và ức chế giải phóng thêm các chất trung gian từ tế bào mast) [3].
Các thuốc bổ trợ tham gia xử trí phản vệ
Các thuốc corticosteroid và kháng histamine thường xuyên được xử dụng trong xử trí các trường hợp phản vệ với mục đích giảm các triệu chứng và ngăn chặn phản vệ pha hai. Tuy nhiên, các bằng chứng y học thực chứng gần đây từ các tổ chức uy tín như EAACI và RCUK đã đưa ra những khuyến cáo thay đổi đáng kể [21], [22].
Thuốc Corticosteroid
Mặc dù có lý thuyết cho rằng corticosteroid có thể làm giảm phản ứng viêm pha muộn, nhưng các phân tích tổng hợp quy mô lớn “không tìm thấy bằng chứng nào cho thấy chúng thực sự ngăn ngừa được phản vệ hai pha” [21], [23].
Nhìn chung, tác dụng của corticosteroid trên lâm sàng thường cần từ 4 đến 24 giờ để biểu hiện đầy đủ, do đó chúng không có vai trò trong xử trí cấp cứu pha cấp [23], [24]. Tuy nhiên, một số nghiên cứu chỉ ra rằng, việc sử dụng corticosteroid có thể giúp rút ngắn thời gian nằm viện và giảm nhu cầu tiêm adrenaline lặp lại trong một số trường hợp cụ thể. Hiện nay, các hướng dẫn lâm sàng toàn cầu như EAACI 2021 đề nghị không sử dụng thường quy corticosteroid để điều trị phản vệ. Chúng nên được coi là liệu pháp hàng thứ ba đối với những bệnh nhân có kèm hen phế quản dai dẳng hoặc sốc phản vệ kháng trị. Các tổ chức khác (Anh, Châu Âu, Úc, Canada) đưa corticosteroid vào danh mục điều trị hàng thứ hai hoặc thứ ba (sau adrenaline), đồng thời thừa nhận sự thiếu hụt bằng chứng mạnh mẽ để hỗ trợ thực hành này [23].
Các thuốc kháng histamin
Các thuốc kháng histamine (như Diphenhydramin, Promethazin) thường bị lạm dụng trong xử trí phản vệ, dẫn đến “sự chậm trễ nguy hiểm trong việc sử dụng adrenalin” [21]. Cụ thể, các thuốc kháng histamine chỉ có tác dụng làm giảm các triệu chứng da niêm mạc (ngứa, mày đay) nhưng hoàn toàn không có khả năng điều trị các triệu chứng hô hấp hay tuần hoàn [12], [21].
Đối với tình trạng phản vệ hai pha, một phân tích từ Châu Âu trên hơn 9.000 ca cho thấy điều trị bằng kháng histamine thực tế có liên quan đến tỷ lệ phản xuất hiện của pha hai cao hơn (OR 1.52, 95% CI 1.14–2.02). Kết quả này có thể do việc dùng chúng làm lu mờ các triệu chứng sớm của pha hai hoặc làm chậm trễ liệu pháp adrenalin chính thống [21].
Vai trò của một số thuốc trong xử trí phản vệ
Bên cạnh adrenalin, corticosteroid và các thuốc kháng histamin, các hướng dẫn cũng nhắc đến vai trò của các thuốc khác trong xử trí phản vệ. Dưới đây là bảng so sánh vai trò của các thuốc trong quản lý phản vệ theo hướng dẫn cập nhật:
Bảng 1. Vai trò của các thuốc trong xử trí phản vệ
|
Loại Thuốc
|
Vai Trò Lâm Sàng
|
Khuyến Cáo Sử Dụng
|
|
Adrenalin (Epinephrine)
|
Thuốc thiết yếu nhất trong xử trí phản vệ [20]
|
Sử dụng ngay lập tức cho phản vệ độ II trở lên [20]
|
|
Corticosteroid
|
Kháng viêm chậm
|
Không dùng thường quy để dự phòng pha hai [21]
|
|
Dịch truyền tĩnh mạch
|
Bù thể tích tuần hoàn do thoát mạch
|
Cần thiết trong trường hợp có tụt huyết áp (độ III) [25]
|
|
Kháng Histamine
|
Giảm triệu chứng da (ngứa, mày đay)
|
Chỉ dùng sau khi đã ổn định đường thở và tuần hoàn [21]
|
|
Thuốc giãn phế quản
|
Giảm co thắt phế quản
|
Dùng hỗ trợ nếu triệu chứng hô hấp dai dẳng sau adrenalin [21]
|
Chiến lược theo dõi và phòng ngừa phản vệ hai pha
Một trong những điểm quan trọng nhất của Thông tư 51 là quy định về thời gian theo dõi bắt buộc tại cơ sở y tế. Theo Phụ lục III của Thông tư:
- Thời gian theo dõi tối thiểu: Tất cả các trường hợp phản vệ phải được theo dõi tại cơ sở khám bệnh, chữa bệnh đến ít nhất 24 giờ sau khi huyết áp đã ổn định [20].
- Theo dõi trong giai đoạn ổn định: Cán bộ y tế (điều dưỡng, bác sĩ) phải theo dõi mạch, huyết áp, nhịp thở, SpO2 và tri giác mỗi 1-2 giờ một lần [20].
- Ghi chép và đánh giá: Mọi diễn biến lâm sàng dù là nhỏ nhất (như ngứa lại, ho húng hắng) đều phải được ghi lại vào hồ sơ bệnh án vì đó có thể là dấu hiệu sớm của pha thứ hai [20].

Hình 2. Tóm tắt nội dung
KẾT LUẬN
Phản vệ hai pha là một hiện tượng lâm sàng phức tạp, đòi hỏi sự phối hợp nhịp nhàng và trình độ chuyên môn cao của đội ngũ y tế. Việc hiểu rõ cơ chế giải phóng các chất trung gian lipid muộn và cytokine giúp chúng ta giải thích được tại sao triệu chứng lại tái phát sau một khoảng thời gian yên lặng [6], [10]. Nhằm đảm bảo quản lý và xử trí kịp thời phản vệ hai pha, nhìn chung, các cán bộ y tế cần:
- Cảnh giác tối đa: Không được chủ quan khi các triệu chứng ban đầu đã thuyên giảm. Sự "ổn định" có thể chỉ là một khoảng lặng giữa hai pha của một phản ứng hệ thống [6].
- Sử dụng Adrenalin sớm và đúng: Đây là biện pháp duy nhất giúp giảm tỷ lệ xuất hiện pha thứ hai bằng cách ức chế quá trình kích hoạt tế bào mast ngay từ đầu [19], [24].
- Tuân thủ thời gian theo dõi 24 giờ: Đây không chỉ là quy định của Thông tư 51 mà còn là tiêu chuẩn an toàn y khoa để kịp thời can thiệp nếu pha hai xảy ra [20].
- Sử dụng thuốc bổ trợ đúng vai trò: Corticosteroid và kháng histamine là những thuốc hỗ trợ, không thể thay thế adrenalin và không có vai trò ngăn ngừa phản vệ hai pha một cách tin cậy [21].
- Giáo dục và chuyển tuyến: Đảm bảo bệnh nhân ra viện với đầy đủ kiến thức, dụng cụ tự cấp cứu và kế hoạch tái khám chuyên khoa để phòng ngừa rủi ro lâu dài [3], [20].
- Thực hiện báo cáo ADR: Tất cả trường hợp phản vệ phải được báo cáo về Trung tâm Quốc gia về Thông tin Thuốc và Theo dõi phản ứng có hại của thuốc hoặc Trung tâm Khu vực Thành phố Hồ Chí Minh về Thông tin Thuốc [20].
Với sự gia tăng của các dị nguyên mới trong thực phẩm và dược phẩm, việc cập nhật liên tục các kiến thức về phản vệ và phản vệ hai pha là nhiệm vụ thiết yếu của mỗi cán bộ y tế [26]. Sự tỉ mỉ trong theo dõi và quyết đoán trong xử trí chính là ranh giới bảo vệ sự sống cho người bệnh trước những diễn biến bất ngờ của tình trạng nguy hiểm này.
Biên soạn: DS. Trần Hoàng Minh Đức - Đơn vị Dược lâm sàng và thông tin thuốc.