Hội chứng không nhạy cảm Androgen là gì? Các loại AIS khác nhau
 Hội chứng không nhạy cảm Androgen xảy ra khi cơ thể không phản ứng đúng cách với hormone androgen, đặc biệt là testosterone
Hội chứng không nhạy cảm Androgen xảy ra khi cơ thể không phản ứng đúng cách với hormone androgen, đặc biệt là testosterone
Hội chứng không nhạy cảm Androgen (Androgen Insensitivity Syndrome – AIS) là một rối loạn di truyền hiếm gặp ảnh hưởng đến quá trình phát triển giới tính ở người. Hội chứng này xảy ra khi cơ thể mang nhiễm sắc thể giới tính XY (giới tính nam về mặt di truyền) nhưng không đáp ứng hoặc đáp ứng không đầy đủ với hormone androgen – nhóm hormone chịu trách nhiệm phát triển đặc điểm sinh dục nam, bao gồm testosterone.
Khi cơ thể không phản ứng với androgen, sự hình thành cơ quan sinh dục nam bị gián đoạn, khiến người bệnh có kiểu gen nam nhưng hình thái bên ngoài giống nữ hoặc không điển hình cho cả hai giới. Chính vì vậy, AIS từng được gọi là “hội chứng nữ hóa tinh hoàn”.
Hầu hết các trường hợp AIS gây vô sinh, do tinh hoàn không thể sản xuất tinh trùng hoặc cơ quan sinh dục nữ không đầy đủ để mang thai.
Dù không gây nguy hiểm trực tiếp đến tính mạng, người mắc AIS có thể gặp khó khăn trong việc xác định bản dạng giới, hoặc lo lắng về hình thể khi phát triển khác biệt so với giới tính sinh học.
Các thể của hội chứng không nhạy cảm Androgen
Hội chứng AIS được chia thành ba thể chính, dựa trên mức độ phản ứng của cơ thể với hormone androgen:
Hội chứng không nhạy cảm Androgen hoàn toàn (CAIS – Complete AIS)
Ở thể CAIS, cơ thể hoàn toàn không đáp ứng với androgen. Người mắc có kiểu gen XY (nam) nhưng bộ phận sinh dục ngoài giống hệt nữ giới. Tuy nhiên, họ không có cơ quan sinh dục trong của nữ như buồng trứng, tử cung hoặc ống dẫn trứng, mà chỉ có tinh hoàn ẩn trong ổ bụng hoặc ống bẹn.
Thông thường, trẻ mắc CAIS được nuôi dạy và lớn lên như nữ giới, vì ngoại hình không khác biệt với bé gái. Tỷ lệ mắc CAIS được ước tính khoảng 1 trên 20.000 trẻ sinh ra có nhiễm sắc thể XY.
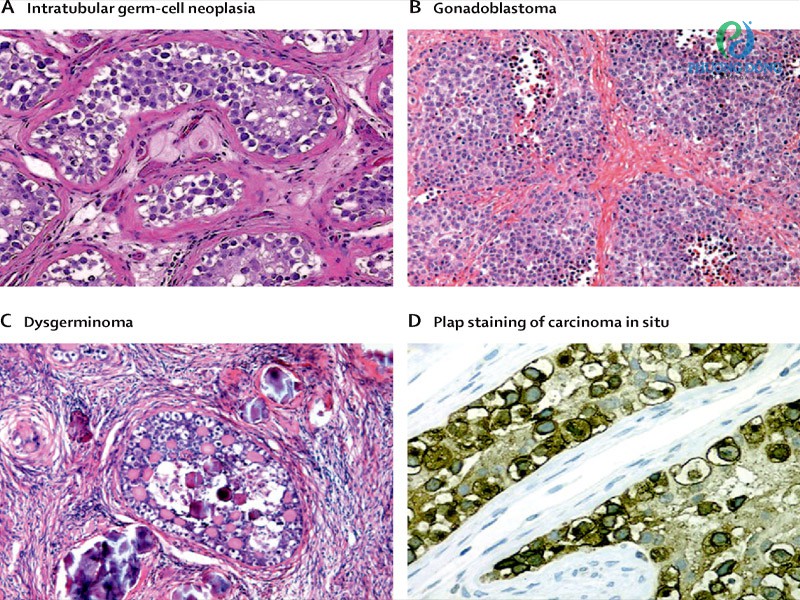 Khối u tuyến sinh dục trong hội chứng không nhạy cảm androgen hoàn toàn
Khối u tuyến sinh dục trong hội chứng không nhạy cảm androgen hoàn toàn
Hội chứng không nhạy cảm Androgen một phần (PAIS – Partial AIS)
Ở thể PAIS, cơ thể chỉ phản ứng một phần với androgen, dẫn đến cơ quan sinh dục ngoài có đặc điểm trung gian, không hoàn toàn là nam hay nữ. Một số trường hợp có dương vật nhỏ, bìu không khép kín hoặc lỗ tiểu lệch thấp, trong khi số khác có hình dạng cơ quan sinh dục tương tự nữ.
Trẻ mắc PAIS có thể được nuôi dưỡng theo giới nam hoặc nữ, tùy vào hình thái cơ quan sinh dục và định hướng giới tính sau này. Tỷ lệ mắc PAIS ước tính khoảng 1 trên 99.000 trẻ sinh ra có kiểu gen XY.
Hội chứng không nhạy cảm Androgen nhẹ (MAIS – Mild AIS)
Ở thể MAIS, người bệnh phản ứng gần như bình thường với androgen, vì vậy cơ quan sinh dục ngoài vẫn phát triển theo hướng nam giới, nhưng thường gặp vấn đề về khả năng sinh sản như tinh trùng yếu hoặc vô sinh. Một số người mắc MAIS có thể gặp rụng tóc sớm, giảm mọc râu, hoặc bất thường nhẹ trong đặc điểm nam tính thứ phát.
Đối tượng có thể mắc hội chứng không nhạy cảm Androgen
Trong trường hợp người mẹ là người mang gen thụ thể Androgen bất thường (AR - androgen receptor) thì con trai có 25% nguy cơ mắc AIS. Con gái cũng có thể nhận gen AR bất thường và trở thành người mang gen, nhưng họ sẽ không mắc AIS.
Xem thêm:
Biểu hiện lâm sàng của hội chứng không nhạy cảm Androgen
Các biểu hiện lâm sàng của AIS phụ thuộc vào mức độ kháng androgen, chia thành hai thể chính: Hoàn toàn (CAIS) và một phần (PAIS).
Triệu chứng của hội chứng không nhạy cảm androgen hoàn toàn (CAIS)
Người mắc CAIS thường có kiểu gen XY (nam giới) nhưng lại có hình thái cơ thể và bộ phận sinh dục ngoài giống nữ giới. Dù vậy, họ không có tử cung, buồng trứng hoặc kinh nguyệt do cơ thể không thể sử dụng testosterone.
Các dấu hiệu điển hình của CAIS bao gồm:
- Vô sinh hoàn toàn: Do không có cơ quan sinh sản nữ, người mắc CAIS không thể mang thai hoặc khiến người khác thụ thai.
- Không có kinh nguyệt: Thường là dấu hiệu đầu tiên giúp phát hiện bệnh trong tuổi dậy thì.
- Ít hoặc không có lông mu và lông nách do cơ thể không đáp ứng với androgen.
- Âm đạo ngắn hoặc hẹp, đôi khi chỉ là một túi mù, không thông với tử cung.
- Tinh hoàn ẩn (thường nằm trong ổ bụng hoặc ống bẹn).
- Chiều cao thường cao hơn trung bình so với nữ giới cùng độ tuổi.
Người mắc CAIS thường có vóc dáng và khuôn mặt nữ tính, nhưng không thể có con do cơ quan sinh sản nữ không phát triển.
Triệu chứng của hội chứng không nhạy cảm androgen một phần (PAIS)
Trong thể PAIS, cơ thể vẫn phản ứng một phần với androgen, nên mức độ nam hóa khác nhau tùy từng cá thể. Một số người có cơ quan sinh dục ngoài gần giống nữ, một số lại có hình thái trung gian hoặc nam giới nhưng dương vật nhỏ, bìu bất thường.
Các biểu hiện phổ biến của PAIS gồm:
- Dương vật nhỏ hơn bình thường hoặc dị dạng.
- Bìu chẻ đôi (bìu bị tách thành hai phần, giống môi lớn của nữ giới).
- Tinh hoàn ẩn một hoặc hai bên.
- Bệnh lỗ tiểu thấp (lỗ tiểu không nằm ở đầu dương vật mà ở phía dưới).
- Phát triển tuyến vú ở nam giới (vú to).
- Lông mu và lông cơ thể mọc thưa thớt.
- Ở một số trường hợp, môi lớn có thể bị đóng kín hoặc âm vật to bất thường.
Rất hiếm trường hợp người mắc PAIS có thể sinh sản tự nhiên, vì chất lượng tinh trùng thường kém hoặc không có tinh trùng.
Khi nào nên đi khám?
AIS thường được phát hiện trong tuổi dậy thì khi bé gái không có kinh nguyệt hoặc khi bác sĩ không sờ thấy tinh hoàn trong bìu ở trẻ trai. Việc chẩn đoán sớm và tư vấn di truyền, nội tiết có ý nghĩa rất quan trọng trong việc điều trị, định hướng giới tính và hỗ trợ tâm lý cho người bệnh.
Nguyên nhân dẫn đến hội chứng không nhạy cảm Androgen
Nguyên nhân chủ yếu của Hội chứng không nhạy cảm Androgen là do đột biến hoặc khiếm khuyết ở gen thụ thể androgen (AR) nằm trên nhiễm sắc thể X, có vai trò giúp cơ thể nhận biết và phản ứng với androgen, bao gồm testosterone và dihydrotestosterone (DHT).
Ở người bình thường, androgen đóng vai trò quan trọng trong sự hình thành cơ quan sinh dục nam, phát triển đặc điểm sinh dục thứ phát (như mọc lông, vỡ giọng, tăng khối cơ) và duy trì ham muốn tình dục. Khi gen AR bị đột biến, thụ thể androgen không hoạt động hiệu quả hoặc mất hoàn toàn chức năng, khiến cơ thể không thể “nhận tín hiệu” từ testosterone.
Kết quả là, dù có bộ gen XY, người mắc AIS vẫn phát triển các đặc điểm hình thái nữ (trong thể hoàn toàn – Complete AIS) hoặc có cơ quan sinh dục không điển hình (trong thể bán phần hoặc nhẹ – Partial/ Mild AIS).
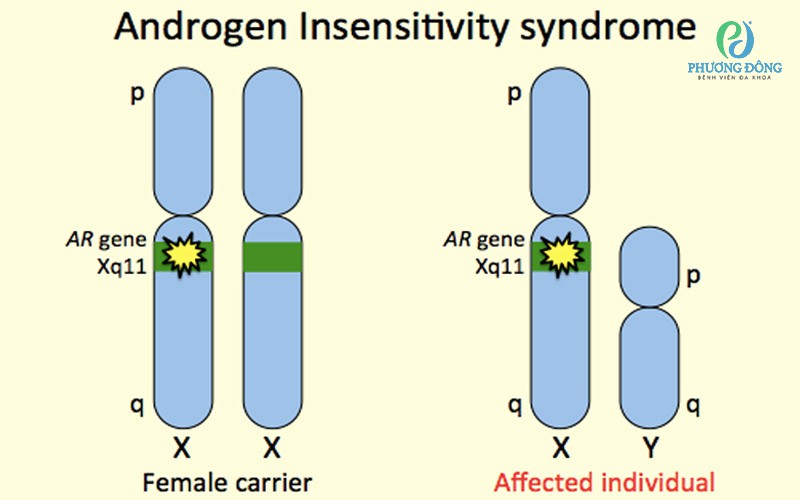
Đột biến gen AR có thể di truyền từ mẹ sang con trai theo cơ chế di truyền lặn liên kết nhiễm sắc thể X.
- Nam giới (XY) chỉ có một nhiễm sắc thể X, nếu mang gen AR bất thường thì có khả năng mắc hội chứng AIS lên đến 25%.
- Nữ giới (XX) có hai nhiễm sắc thể X, nếu chỉ mang một gen AR đột biến thì chỉ là người mang gen (carrier) và không biểu hiện bệnh, nhưng vẫn có thể truyền gen đột biến cho thế hệ sau.
Theo các nghiên cứu di truyền học (Hiệp hội Nội tiết Hoa Kỳ – Endocrine Society, 2022), đến nay đã ghi nhận hơn 1000 biến thể đột biến khác nhau của gen AR có thể dẫn đến các mức độ không nhạy cảm androgen khác nhau.
Biến chứng do hội chứng không nhạy cảm Androgen gây ra
Hội chứng không nhạy cảm với androgen tuy không đe dọa trực tiếp đến tính mạng, nhưng có thể gây ra nhiều biến chứng ảnh hưởng đến sức khỏe sinh sản và tâm lý của người mắc. Các biến chứng phổ biến bao gồm:
Vô sinh
Hầu hết người mắc AIS, đặc biệt là thể hoàn toàn (CAIS), đều không có khả năng sinh sản. Nguyên nhân là do cơ quan sinh dục trong và ngoài không phát triển đầy đủ hoặc không hoạt động đúng chức năng. Ở thể CAIS, người bệnh mang nhiễm sắc thể XY nhưng lại có cơ quan sinh dục ngoài giống nữ, không có tử cung hay buồng trứng, khiến việc mang thai là không thể.
Nguy cơ ung thư tinh hoàn
Một trong những biến chứng quan trọng nhất là nguy cơ hình thành u tinh hoàn. Ở người mắc AIS, tinh hoàn thường nằm lạc chỗ (trong ổ bụng hoặc ống bẹn) thay vì di chuyển xuống bìu. Môi trường nhiệt độ cao trong cơ thể có thể khiến tế bào mầm trong tinh hoàn phát triển bất thường, dẫn đến nguy cơ ung thư.
Vì vậy, trong nhiều trường hợp, bác sĩ sẽ khuyến nghị cắt bỏ tinh hoàn dự phòng (thường sau tuổi dậy thì để không ảnh hưởng tới quá trình phát triển hormone giới tính).
Ảnh hưởng tâm lý và cảm xúc
 Người bệnh có thể trải qua cảm giác lo âu và trầm cảm, đặc biệt khi phải đối diện với những kỳ vọng xã hội và định kiến về giới tính
Người bệnh có thể trải qua cảm giác lo âu và trầm cảm, đặc biệt khi phải đối diện với những kỳ vọng xã hội và định kiến về giới tính
Việc sống chung với AIS có thể là một thử thách lớn về tâm lý và định dạng giới. Người bệnh có thể trải qua cảm giác bối rối, mất tự tin hoặc khủng hoảng nhận diện bản thân, đặc biệt khi phát hiện tình trạng di truyền không tương ứng với giới tính thể hiện.
Sự khác biệt về hình thể, khả năng sinh sản, hoặc kỳ vọng xã hội đôi khi khiến người bệnh dễ gặp lo âu, trầm cảm hoặc rối loạn định dạng giới tính.
Vì vậy, bên cạnh điều trị y khoa, hỗ trợ tâm lý và tư vấn định hướng giới tính đóng vai trò rất quan trọng giúp người mắc AIS có thể thích nghi, ổn định tinh thần và chất lượng cuộc sống.
Chẩn đoán và điều trị hội chứng không nhạy cảm với Androgen
Chẩn đoán AIS được thực hiện dựa trên khai thác bệnh sử, khám lâm sàng và các xét nghiệm cận lâm sàng chuyên sâu.
- Khai thác lâm sàng và tiền sử bệnh: Bác sĩ sẽ hỏi tiền sử thai kỳ của mẹ, tiền sử gia đình, đồng thời khám cơ quan sinh dục ngoài để đánh giá hình thái — ví dụ: không có tinh hoàn lộ, âm đạo ngắn hoặc không có tử cung.
- Xét nghiệm hormon và sinh hóa máu: Các xét nghiệm máu được thực hiện để đo nồng độ testosterone, LH, FSH và 17-hydroxyprogesterone. Điều này giúp phân biệt AIS với các bệnh lý khác như tăng sản tuyến thượng thận bẩm sinh (CAH).
- Phân tích gen AR và nhiễm sắc thể: Xét nghiệm karyotype xác định bộ nhiễm sắc thể 46,XY, trong khi phân tích gen AR giúp khẳng định có đột biến trên thụ thể androgen – đặc trưng của hội chứng này.
- Chẩn đoán hình ảnh: Các phương pháp như siêu âm bụng, MRI vùng chậu hoặc chụp cản quang đường sinh dục được dùng để kiểm tra tử cung, ống dẫn trứng hoặc vị trí tinh hoàn lạc chỗ, từ đó hỗ trợ phân loại mức độ AIS (hoàn toàn hay một phần).
- Sinh thiết tuyến sinh dục (nếu cần thiết): Sinh thiết có thể được thực hiện qua nội soi ổ bụng để xác định bản chất mô tuyến sinh dục. Phương pháp này đặc biệt hữu ích trong trường hợp không xác định được giới tính rõ ràng hoặc nghi ngờ khối u tinh hoàn.
Điều trị hội chứng không nhạy cảm với Androgen
Hiện nay, chưa có phương pháp điều trị đặc hiệu để phục hồi chức năng thụ thể androgen, tuy nhiên việc điều trị tập trung vào kiểm soát triệu chứng, định hướng giới tính và cải thiện chất lượng cuộc sống cho người bệnh.
Xác định và định hướng giới tính: Bác sĩ sẽ cùng người bệnh và gia đình xác định giới tính xã hội phù hợp, dựa trên thể AIS (hoàn toàn hay một phần), đặc điểm cơ quan sinh dục, và yếu tố tâm lý.
Liệu pháp hormone thay thế (HRT): Sau tuổi dậy thì, bệnh nhân AIS thể hoàn toàn thường được chỉ định liệu pháp estrogen để duy trì đặc tính sinh dục nữ và sức khỏe xương. Với thể không hoàn toàn, điều trị có thể bao gồm testosterone hoặc dihydrotestosterone (DHT) tùy mục tiêu định hướng giới tính.
Cắt bỏ tuyến sinh dục: Vì nguy cơ ung thư tinh hoàn ẩn cao (đặc biệt ở thể hoàn toàn), việc cắt bỏ tuyến sinh dục lạc chỗ được khuyến cáo sau tuổi dậy thì — khi đã hoàn tất phát triển các đặc tính sinh dục thứ phát.
Giãn nở hoặc phẫu thuật tạo hình âm đạo: Ở người mang thể AIS hoàn toàn và được định hướng giới tính nữ, nếu âm đạo ngắn hoặc không có, bác sĩ có thể chỉ định:
Liệu pháp nong âm đạo: Phương pháp không phẫu thuật, an toàn, dùng dụng cụ nong dần để tạo độ sâu âm đạo.
Phẫu thuật tạo hình âm đạo: Áp dụng khi phương pháp nong không hiệu quả. Phẫu thuật có thể sử dụng da hoặc mô tự thân để tạo hình âm đạo mới.
Câu hỏi thường gặp
- Làm thế nào để ngăn ngừa hội chứng không nhạy cảm với Androgen?
Hiện không có cách nào để ngăn ngừa AIS. Nếu gia đình bạn có tiền sử mắc bệnh và lo lắng về việc truyền gen bất thường cho con, xét nghiệm di truyền có thể giúp tìm ra người có mang gen bệnh hay không?
- Người bị hội chứng không nhạy cảm Androgen có thể có con không?
Không. AIS thường dẫn đến tình trạng vô sinh nên việc có con là không thể.
Kết luận
Hội chứng không nhạy cảm Androgen không chỉ là vấn đề về di truyền mà còn là thách thức y học và tâm lý đối với người bệnh và gia đình. Việc phát hiện sớm thông qua xét nghiệm di truyền, đánh giá nội tiết và tư vấn đa chuyên khoa đóng vai trò then chốt trong quản lý và định hướng điều trị. Hội chứng này không thể chữa khỏi hoàn toàn nhưng can thiệp đúng thời điểm và hỗ trợ tâm lý thích hợp có thể giúp người bệnh hòa nhập tốt với xã hội và có một đời sống khoẻ mạnh.