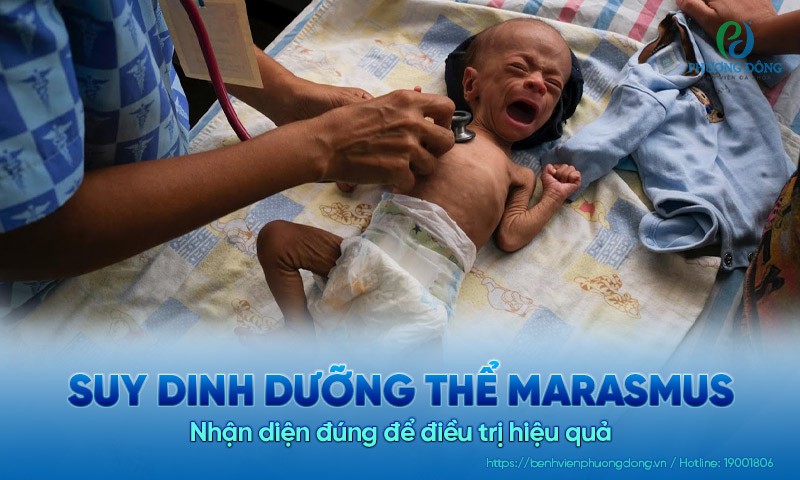
Suy dinh dưỡng thể marasmus không chỉ là tình trạng “trẻ gầy yếu” đơn thuần mà là một bệnh lý thiếu năng lượng trầm trọng, có thể đe dọa trực tiếp đến sự sống nếu không được phát hiện kịp thời. Điều đáng lo ngại là marasmus thường bị nhận diện muộn, bởi nhiều phụ huynh nhầm lẫn giữa gầy sinh lý và bệnh lý suy dinh dưỡng nặng. Khi chẩn đoán sai, điều trị cũng đi chệch hướng, ảnh hưởng nghiêm trọng tới tính mạng của trẻ.
Suy dinh dưỡng thể Marasmus là gì?
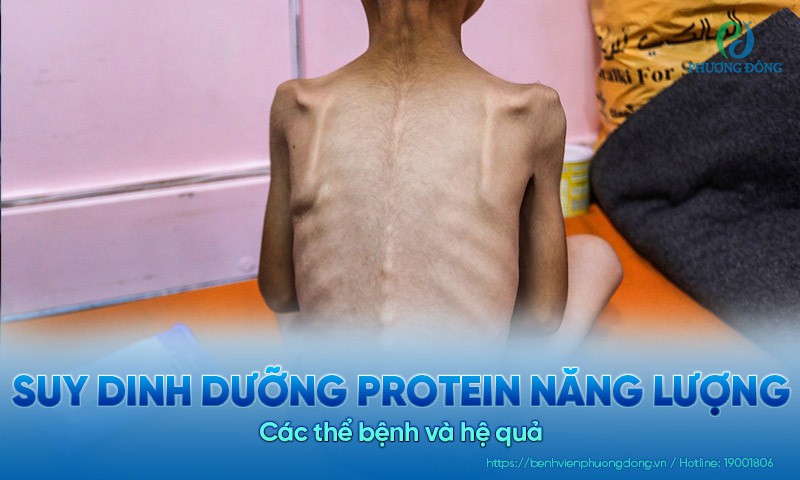
Suy dinh dưỡng thể Marasmus (suy dinh dưỡng thể teo cơ) là một thể suy dinh dưỡng nặng, thường gặp ở trẻ nhỏ nhưng cũng có thể xảy ra ở người lớn trong tình trạng thiếu ăn kéo dài. Bệnh được đặc trưng bởi sự hao hụt nghiêm trọng các mô mỡ và khối cơ, khiến người bệnh sụt cân rõ rệt, teo cơ toàn thân và chậm phát triển thể chất.
Tình trạng này hình thành khi cơ thể thiếu hụt năng lượng kéo dài, đặc biệt là calo và protein, kèm theo sự thiếu hụt các vi chất dinh dưỡng cần thiết. Khi không được cung cấp đủ năng lượng, cơ thể buộc phải tiêu hao mô mỡ và cơ để duy trì sự sống, dẫn đến suy kiệt toàn diện và ảnh hưởng nghiêm trọng đến sức khỏe nếu không được can thiệp kịp thời.
Suy dinh dưỡng thể Marasmus và suy dinh dưỡng thể phù (Kwashiorkor): Khác nhau thế nào?
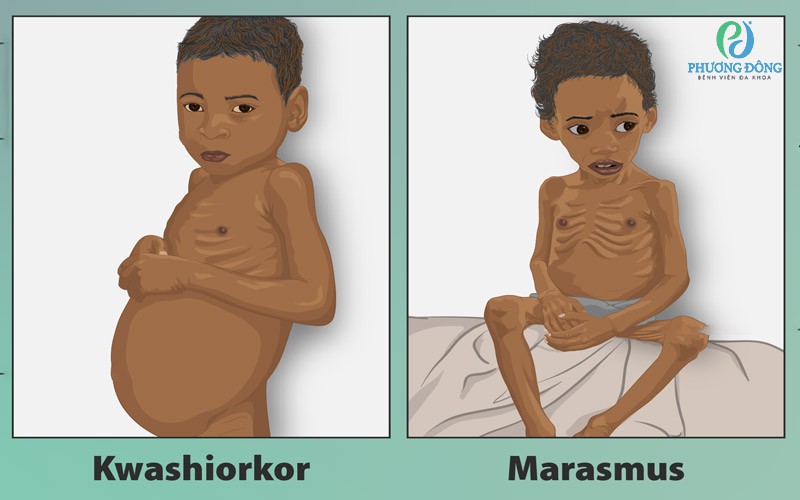 Minh hoạ sự khác nhau giữa Kwashiorkor và Marasmus
Minh hoạ sự khác nhau giữa Kwashiorkor và Marasmus
Suy dinh dưỡng thể Marasmus và suy dinh dưỡng thể phù (Kwashiorkor) là hai thể bệnh điển hình của suy dinh dưỡng protein – năng lượng nặng, thường gặp ở trẻ nhỏ nhưng cũng có thể xuất hiện ở người lớn trong điều kiện thiếu ăn kéo dài hoặc bệnh lý mạn tính. Mặc dù cùng thuộc nhóm suy dinh dưỡng nghiêm trọng, hai thể này khác nhau rõ rệt về cơ chế thiếu hụt và biểu hiện lâm sàng.
|
Suy dinh dưỡng thể Marasmus
|
Suy dinh dưỡng thể phù (Kwashiorkor)
|
|
- Là tình trạng thiếu hụt toàn bộ các chất dinh dưỡng đa lượng, bao gồm protein, chất béo và carbohydrate, dẫn đến thiếu năng lượng trầm trọng.
- Người bệnh có thể trạng gầy gò, teo cơ rõ rệt, lớp mỡ dưới da gần như biến mất, cân nặng giảm nghiêm trọng so với tuổi và chiều cao.
- Không có phù; da thường khô, nhăn nheo, cơ thể suy kiệt do thiếu năng lượng kéo dài.
|
- Đặc trưng bởi thiếu hụt protein là chủ yếu, trong khi lượng năng lượng từ carbohydrate (như tinh bột, ngũ cốc) vẫn có thể được cung cấp tương đối đầy đủ.
- Người bệnh thường xuất hiện phù nề do tích tụ dịch, đặc biệt ở mặt, chân và bụng, khiến cân nặng có thể không giảm rõ rệt như Marasmus.
- Tình trạng phù liên quan đến giảm albumin máu, kèm theo gan to, thay đổi sắc tố da và tóc, làm che lấp mức độ suy dinh dưỡng thực sự.
|
Dấu hiệu nhận biết suy dinh dưỡng thể Marasmus
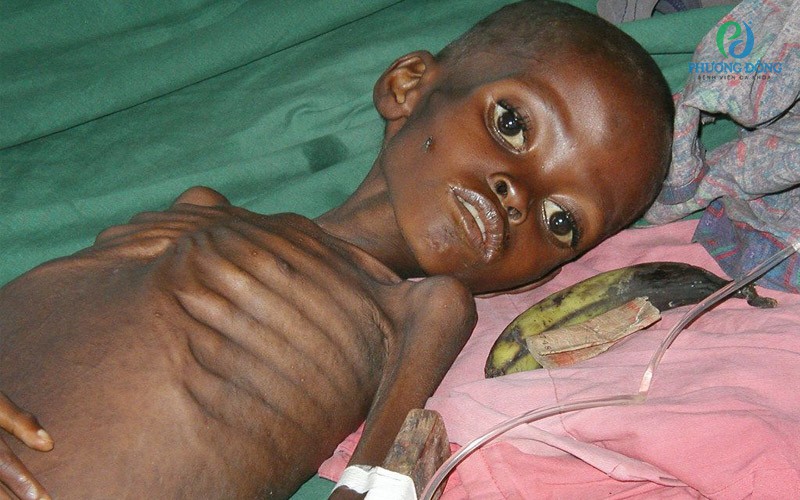 Trẻ bị suy dinh dưỡng thể Marasmus
Trẻ bị suy dinh dưỡng thể Marasmus
Khi trẻ mắc hội chứng suy dinh dưỡng thể Marasmus sẽ có các triệu chứng sau:
- Hiện tượng teo mỡ và teo cơ rõ rệt;
- Đầu to hơn so với thân;
- Khuôn mặt có thể trông già và nhăn nheo;
- Da khô, bong tróc (teo da);
- Thóp trũng ở trẻ sơ sinh;
- Lộ rõ khung xương;
- Mệt mỏi, thờ ơ, suy nhược;
- Sụt cân;
- Chỉ số BMI dưới 16;
- Chậm phát triển trí tuệ;
- Sức đề kháng kém;
- Rối loạn tiêu hoá.
Suy dinh dưỡng thể Marasmus có thể gây ra các vấn đề sức khỏe nào khác?
Theo Viện Dinh dưỡng Quốc gia, suy dinh dưỡng thể Marasmus (thể teo đét) hoàn toàn có thể phòng ngừa và điều trị nếu được phát hiện sớm. Tuy nhiên, trong nhiều trường hợp, những tổn thương do bệnh gây ra có thể để lại hậu quả lâu dài, thậm chí không hồi phục hoàn toàn, đặc biệt khi trẻ không được can thiệp kịp thời.
Về ngắn hạn: Suy dinh dưỡng thể Marasmus ảnh hưởng trực tiếp đến sự phát triển thể chất và chức năng sống của trẻ. Trẻ có thể gặp tình trạng chậm tăng cân, thấp còi, suy kiệt cơ thể, kèm theo hạ thân nhiệt, rối loạn chuyển hóa, suy tim, và não bộ phát triển kém. Hệ miễn dịch suy yếu khiến trẻ dễ mắc các bệnh nhiễm trùng đường hô hấp, tiêu hóa, kéo dài và tái phát nhiều lần. Những vấn đề này tạo thành vòng xoắn bệnh lý khiến trẻ mệt mỏi, biếng ăn, giảm khả năng hồi phục và làm tăng nguy cơ để lại di chứng khó khắc phục.
Về dài hạn: Nếu không được điều trị đầy đủ trong giai đoạn vàng, suy dinh dưỡng thể Marasmus có thể để lại hậu quả kéo dài đến tuổi trưởng thành. Người từng bị suy dinh dưỡng nặng khi nhỏ có nguy cơ giảm năng lực lao động, suy giảm khả năng phối hợp vận động, hạn chế giao tiếp xã hội và nhận thức. Trong những trường hợp nghiêm trọng, bệnh còn có thể dẫn đến tàn tật vĩnh viễn hoặc đe dọa tính mạng, đặc biệt khi đi kèm các bệnh lý mạn tính khác.
Nguyên nhân chính gây ra suy dinh dưỡng thể Marasmus
Nguyên nhân cốt lõi của suy dinh dưỡng thể Marasmus là tình trạng thiếu hụt năng lượng kéo dài, đặc biệt là protein và calo, khiến cơ thể không đủ nguyên liệu để duy trì tăng trưởng và các hoạt động sống cơ bản. Tình trạng này thường gặp ở những khu vực nghèo đói, thiếu an ninh lương thực hoặc nơi trẻ em không được tiếp cận đầy đủ với nguồn thực phẩm giàu dinh dưỡng, làm gia tăng nguy cơ suy kiệt nghiêm trọng.
Bên cạnh đó, nhiều yếu tố khác cũng góp phần thúc đẩy sự hình thành Marasmus, bao gồm:
- Người mẹ không được bổ sung đầy đủ dinh dưỡng trong thai kỳ và giai đoạn cho con bú: Khi người mẹ thiếu năng lượng, protein, vi chất dinh dưỡng thiết yếu trong thời kỳ mang thai hoặc nuôi con bằng sữa mẹ, thai nhi và trẻ sơ sinh dễ bị nhẹ cân, chậm phát triển thể chất, từ đó làm tăng nguy cơ suy dinh dưỡng thể Marasmus trong những năm đầu đời.
 Mẹ bầu không được bổ sung đủ dưỡng chất sẽ khiến thai nhi dễ bị suy dinh dưỡng
Mẹ bầu không được bổ sung đủ dưỡng chất sẽ khiến thai nhi dễ bị suy dinh dưỡng
- Các bệnh nhiễm trùng kéo dài hoặc tái diễn: Những bệnh lý như tiêu chảy, viêm phổi, sởi thường làm suy yếu hệ miễn dịch của trẻ, đồng thời giảm khả năng hấp thu và sử dụng chất dinh dưỡng. Vòng xoắn bệnh lý giữa nhiễm trùng và suy dinh dưỡng khiến tình trạng Marasmus dễ tiến triển nặng nếu không được can thiệp kịp thời.
- Cai sữa sớm hoặc cho ăn dặm không đúng cách: Việc không nuôi con bằng sữa mẹ hoàn toàn trong 6 tháng đầu đời, hoặc cho trẻ ăn dặm quá sớm, sai thời điểm, thiếu năng lượng và protein, có thể làm rối loạn quá trình tiêu hóa và hấp thu, dẫn đến thiếu hụt dinh dưỡng mạn tính và tăng nguy cơ suy dinh dưỡng thể Marasmus.
Ai là người có nguy cơ mắc suy dinh dưỡng thể Marasmus cao?
Suy dinh dưỡng thể Marasmus có thể xảy ra ở bất kỳ đối tượng nào khi cơ thể rơi vào tình trạng thiếu hụt năng lượng kéo dài, tuy nhiên nhóm bị ảnh hưởng nặng nề nhất là trẻ em, đặc biệt là trẻ sơ sinh và trẻ nhỏ. Ở giai đoạn này, nhu cầu calo và dưỡng chất rất cao để đáp ứng quá trình tăng trưởng nhanh về thể chất và phát triển các cơ quan. Khi khẩu phần ăn không cung cấp đủ năng lượng, cơ thể trẻ buộc phải tiêu hao mô mỡ và khối cơ, dẫn đến tình trạng teo cơ đặc trưng của Marasmus.
Bệnh thường gặp hơn tại các quốc gia đang phát triển, nơi tình trạng nghèo đói, thiếu an ninh lương thực và điều kiện y tế hạn chế vẫn còn phổ biến. Bên cạnh đó, các bệnh nhiễm trùng kéo dài như tiêu chảy, viêm đường hô hấp hoặc ký sinh trùng đường ruột cũng làm tăng nhu cầu năng lượng và cản trở hấp thu dinh dưỡng, từ đó thúc đẩy nguy cơ suy dinh dưỡng thể Marasmus.
Tại các nước phát triển, dù nguồn thực phẩm dồi dào hơn, Marasmus vẫn có thể gặp ở người cao tuổi, đặc biệt là những người sống một mình, suy giảm khả năng tự chăm sóc, chán ăn, mắc bệnh mạn tính hoặc có điều kiện kinh tế – xã hội hạn chế. Ở nhóm đối tượng này, việc ăn uống không đầy đủ trong thời gian dài có thể âm thầm dẫn đến suy kiệt toàn thân và suy dinh dưỡng nặng.
Xem thêm:
Bệnh suy dinh dưỡng thể Marasmus được chẩn đoán ra sao?
Chẩn đoán suy dinh dưỡng thể Marasmus là bước then chốt giúp xây dựng phác đồ điều trị phù hợp và hạn chế tối đa các biến chứng nguy hiểm. Trên lâm sàng, bác sĩ không dựa vào một dấu hiệu đơn lẻ mà cần kết hợp đánh giá toàn diện từ tiền sử, thăm khám thực thể đến các xét nghiệm cận lâm sàng để đưa ra kết luận chính xác. Cụ thể:
- Đánh giá tiền sử bệnh: Bao gồm việc khai thác các dấu hiệu gợi ý suy dinh dưỡng thể marasmus như sụt cân kéo dài, biếng ăn, tiêu chảy mạn tính, tiền sử nhiễm trùng tái diễn, điều kiện chăm sóc và chế độ nuôi dưỡng không đầy đủ.
- Khám sức khỏe toàn diện: Bác sĩ sẽ đo chiều cao, cân nặng, đánh giá chỉ số khối cơ thể (BMI) hoặc các chỉ số nhân trắc phù hợp với lứa tuổi; đồng thời quan sát tình trạng teo cơ rõ rệt, mất lớp mỡ dưới da, trương lực cơ giảm, da khô nhăn và các biểu hiện thực thể khác liên quan đến suy dinh dưỡng. Việc kiểm tra phù nề cũng cần thiết để phân biệt marasmus với các thể suy dinh dưỡng khác.
- Xét nghiệm: Các xét nghiệm cận lâm sàng giúp xác nhận mức độ thiếu hụt dinh dưỡng và phát hiện biến chứng kèm theo. Xét nghiệm máu thường được chỉ định nhằm đánh giá công thức máu toàn phần (CBC), nồng độ điện giải, glucose, cũng như chức năng gan – thận. Trong một số trường hợp, xét nghiệm phân được thực hiện để phát hiện nhiễm trùng đường ruột hoặc ký sinh trùng – những yếu tố có thể góp phần làm nặng thêm tình trạng suy dinh dưỡng.
Điều trị bệnh suy dinh dưỡng thể Marasmus
Việc điều trị suy dinh dưỡng thể marasmus ở trẻ em cần được tiến hành từng bước, có kiểm soát, nhằm tránh nguy cơ hội chứng tái nuôi dưỡng – một biến chứng nguy hiểm xảy ra khi cơ thể trẻ chưa kịp thích nghi với việc bổ sung dinh dưỡng quá nhanh.
Thông thường, trẻ cần được điều trị tại cơ sở y tế dưới sự theo dõi chặt chẽ của bác sĩ. Quá trình điều trị được chia thành 3 giai đoạn chính, bao gồm:
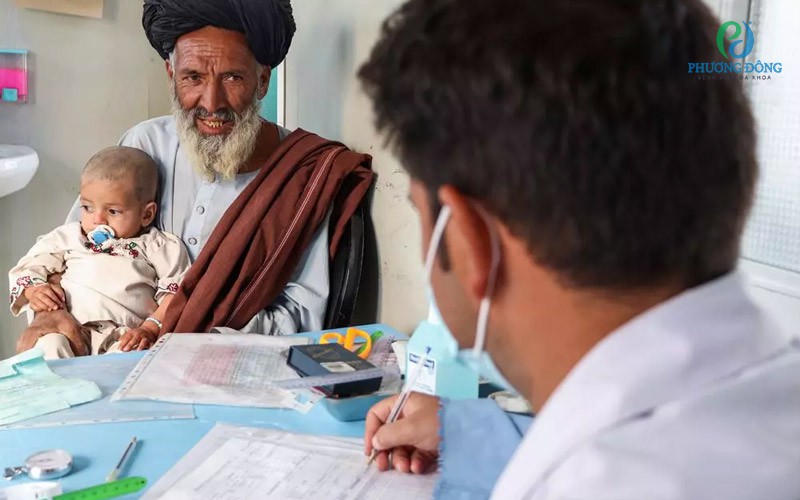 Điều trị sớm giúp ngăn ngừa được các bệnh chứng
Điều trị sớm giúp ngăn ngừa được các bệnh chứng
- Bù nước và ổn định: Mục tiêu là điều chỉnh tình trạng mất nước, rối loạn điện giải và thiếu vi chất. Trẻ có thể được bù nước bằng đường uống hoặc qua ống thông mũi – dạ dày, tùy theo mức độ suy kiệt và khả năng dung nạp.
- Phục hồi dinh dưỡng: Sau khi tình trạng toàn thân ổn định, trẻ bắt đầu được cho ăn lại bằng các công thức dinh dưỡng lỏng, đảm bảo cân đối giữa protein, carbohydrate và chất béo. Khẩu phần ăn sẽ được tăng dần về năng lượng và thể tích, sau đó chuyển sang chế độ ăn đặc phù hợp với độ tuổi và nhu cầu phát triển.
- Theo dõi và phòng ngừa tái phát: Sau khi xuất viện, trẻ cần được theo dõi tăng trưởng và dinh dưỡng lâu dài. Gia đình đóng vai trò quan trọng trong việc duy trì chế độ ăn hợp lý, chăm sóc đúng cách và đưa trẻ tái khám định kỳ, nhằm đảm bảo quá trình phục hồi diễn ra bền vững và hạn chế nguy cơ suy dinh dưỡng tái phát.
Cách phòng ngừa bệnh suy dinh dưỡng thể Marasmus
Để phòng ngừa suy dinh dưỡng thể Marasmus và giúp trẻ phát triển toàn diện, phụ huynh cần chú trọng các biện pháp sau:
- Bổ sung đầy đủ 4 nhóm chất dinh dưỡng thiết yếu: Đảm bảo khẩu phần ăn cung cấp đủ chất đạm, chất bột đường, chất béo cùng vitamin và khoáng chất vi lượng từ rau xanh, trái cây và thực phẩm tươi. Việc này cần được thực hiện ngay từ giai đoạn mang thai và cho con bú, vì dinh dưỡng của người mẹ ảnh hưởng trực tiếp đến sự phát triển thể chất của trẻ.
- Nuôi con bằng sữa mẹ hoàn toàn trong 6 tháng đầu đời: Sữa mẹ cung cấp đầy đủ năng lượng, protein và các yếu tố miễn dịch cần thiết cho trẻ. Trong trường hợp mẹ không đủ sữa hoặc gặp vấn đề sức khỏe, có thể sử dụng sữa công thức phù hợp với độ tuổi. Tuy nhiên, sữa mẹ vẫn là nguồn dinh dưỡng tối ưu và không thể thay thế hoàn toàn.
- Đảm bảo chế độ ăn dặm hợp lý và đủ chất: Khi trẻ bước vào giai đoạn ăn dặm (từ 6 tháng tuổi), cần bổ sung đầy đủ năng lượng và protein để tránh nguy cơ suy dinh dưỡng. Cha mẹ nên kết hợp sữa mẹ với chế độ ăn dặm đa dạng, phù hợp theo từng độ tuổi, đồng thời theo dõi cân nặng và chiều cao của trẻ để điều chỉnh kịp thời.
- Thực hiện tiêm chủng đầy đủ và đúng lịch: Tiêm phòng giúp trẻ phòng ngừa các bệnh nhiễm trùng nguy hiểm như sởi, ho gà, viêm gan B, lao, tiêu chảy do rotavirus… Đây là những bệnh lý có thể làm tăng nguy cơ suy dinh dưỡng kéo dài nếu không được kiểm soát tốt.
Kết luận
Suy dinh dưỡng thể marasmus là tình trạng bệnh lý nghiêm trọng nhưng hoàn toàn có thể cải thiện nếu được nhận diện đúng và can thiệp kịp thời. Việc hiểu rõ đặc điểm lâm sàng, phân biệt marasmus với các thể suy dinh dưỡng khác và tuân thủ phác đồ điều trị phù hợp sẽ giúp hạn chế biến chứng, rút ngắn thời gian phục hồi và cải thiện chất lượng sống cho trẻ.