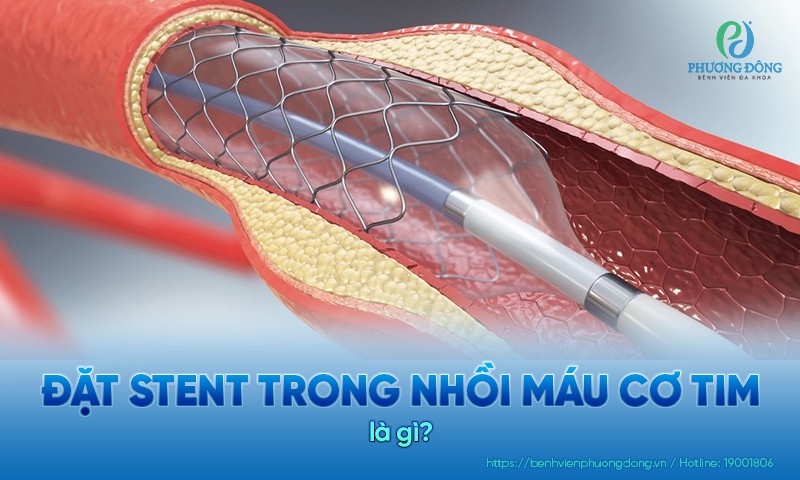
Suy giãn tĩnh mạch chi dưới là gì? Cơ chế bệnh sinh
Suy giãn tĩnh mạch chi dưới là tình trạng hệ thống tĩnh mạch ở vùng chân suy giảm khả năng vận chuyển máu trở về tim, khiến máu bị ứ đọng tại chỗ. Điều này gây ra sự thay đổi về huyết động học và làm biến dạng các mô xung quanh. Bệnh thường biểu hiện qua các triệu chứng như nhức mỏi, cảm giác nặng chân, phù chân, tê bì, cảm giác kiến bò, và thậm chí chuột rút vào ban đêm. Những dấu hiệu này không chỉ ảnh hưởng đến sinh hoạt hằng ngày mà còn có thể dẫn đến biến chứng nguy hiểm nếu không được điều trị kịp thời.
Theo thống kê của WHO, tình trạng giãn tĩnh mạch chi dưới thường xảy ra ở người đang làm việc khoảng 35%, người đã nghỉ hưu khoảng 50%, tỷ lệ mặc bệnh ở nữ giới cao gấp 3 lần so với nam giới. Trong những năm gần đây, bệnh suy giãn tĩnh mạch ở người trẻ đang có xu hướng tăng khá nhanh.
Hình ảnh suy giãn tĩnh mạch chân
Phân độ suy giãn tĩnh mạch chi dưới theo lâm sàng
Ở người, tĩnh mạch chi dưới được chia thành 3 loại: Tĩnh mạch nông, tĩnh mạch sâu và tĩnh mạch xuyên.
Suy giãn tĩnh mạch có thể xảy ra ở bất kỳ vị trí tĩnh mạch nào 1 trong 3 loại trên. Người ta phân loại các cấp độ suy giãn tĩnh mạch chân thành các giai đoạn:
- Độ 0 (C0): Không sờ hoặc nhìn thấy các dấu hiệu giãn tĩnh mạch
- Độ 1 (C1): Có giãn mao mạch hoặc tĩnh mạch dạng lưới
- Độ 2 (C2): Giãn tĩnh mạch.
- Độ 3 (C3): Phù.
- Độ 4 (C4): Rối loạn dinh dưỡng nguồn gốc tĩnh mạch: Rối loạn sắc tố da, chàm tĩnh mạch
- Độ 5 (C5): Rối loạn dinh dưỡng như độ 4 + loét đã lành sẹo.
- Độ 6 (C6): Rối loạn dinh dưỡng như độ 4 + loét không lành sẹo.
Để đạt hiệu quả trong chẩn đoán và điều trị, cần phân biệt rõ suy tĩnh mạch tiên phát và suy tĩnh mạch thứ phát với các tình trạng bệnh lý khác như suy tĩnh mạch bẩm sinh. Mỗi loại bệnh lý này có cơ chế bệnh sinh, triệu chứng và phương pháp điều trị hoàn toàn khác biệt. Việc hiểu rõ sự khác nhau giữa các dạng suy tĩnh mạch không chỉ giúp tối ưu hóa quá trình điều trị mà còn cải thiện chất lượng cuộc sống cho người bệnh.
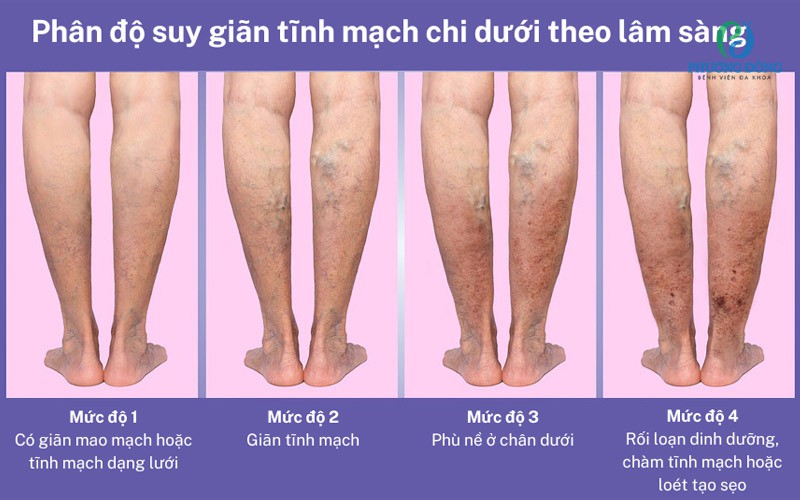
Phân độ bệnh suy giãn tĩnh mạch chân theo lâm sàng
Yếu tố nguy cơ của bệnh suy giãn tĩnh mạch chi dưới
Có nhiều yếu tố dẫn đến tình trạng bệnh suy giãn tĩnh mạch chân. Chủ yếu là do hậu quả của viêm thành tĩnh mạch bị trào ngược máu tĩnh mạch xuống chân gây cản trở máu từ chân về tim khiến cho tuần hoàn bị ứ trệ và tĩnh mạch giãn dần sau đó gây suy giãn. Cụ thể:
Yếu tố tiên phát
Giãn tĩnh mạch vô căn xảy ra thường do bất thường về mặt gen di truyền hoặc do huyết động của hệ tĩnh mạch nông gây ra. Còn giãn tĩnh mạch sâu tiên phát là do bất thường giải phẫu như bờ tự do của van quá dài khiến cho giãn vòng van
Yếu tố thứ phát

Bệnh suy giãn tĩnh mạch bắt nguồn từ thói quen đi giày cao gót và tính chất công việc đứng nhiều
- Do tư thế sinh hoạt, tính chất công việc hàng ngày: Đứng hay ngồi một chỗ quá lâu, vận động ít, thường xuyên mang vác nặng,...khiến cho máu bị dồn xuống hai chân, tăng áp lực lên các tĩnh mạch lâu dần gây tổn thương các van tĩnh mạch một chiều. Tình trạng sẽ trở nên tệ hơn khi van suy yếu, giảm khả năng ngăn chặn dòng máu chảy ngược xuống dưới do tác dụng của trọng lực, ứ máu ở hai chân.
- Người mang thai nhiều lần;
- Người béo phì;
- Người bị táo bón kinh niên;
- Người có thói quen hút thuốc lá, chế độ dinh dưỡng không đầy đủ và lành mạnh;
- Người lớn tuổi;
- Theo di truyền.
Nhận biết dấu hiệu suy giãn tĩnh mạch chi dưới
Để nhận biết được triệu chứng suy giãn tĩnh mạch chân của người bệnh một cách rõ ràng, ta có thể chia thành 3 giai đoạn chính sau:
Giai đoạn đầu
Ở giai đoạn này, các triệu chứng của bệnh còn khá mờ nhạt. Người bệnh sẽ có cảm giác nặng chân, giày dép chật hơn so với bình thường. Trường hợp bị nặng hơn, bệnh nhân có thể thấy chân dễ mỏi. Dấu hiệu phù nhẹ khi ngồi nhiều đứng lâu, cảm giác châm chích như kiến cắn ở vùng cẳng chân, chuột rút vào ban đêm,... hoặc xuất hiện những mạch máu nhỏ li ti trên bề mặt da như mạng nhện hay lớn và sâu hơn dạng lưới dưới lớp da.
Tuy nhiên, đối với những biểu hiện này lại rất dễ bị người bệnh bỏ qua vì chúng có thể biến mất ngay sau khi được nghỉ ngơi.
Giai đoạn tiến triển
Chân của người bệnh bắt đầu xuất hiện tình trạng sưng phù ở mắt cá chân hay bàn chân. Vùng da của cẳng chân có dấu hiệu thay đổi màu da do máu tĩnh mạch ứ lâu ngày. Cảm giác đau tức, phù chân bởi cách tĩnh mạch đang căng giãn dần, máu thoát ra ngoài mạch. Khi người bệnh nghỉ ngơi, dấu hiệu suy giãn tĩnh mạch chân này không mất đi mà có thể trở nặng hơn, dễ thấy nhất là các búi tĩnh mạch nổi to rõ trên da thường xuyên, có các mảng máu bầm trên da,...
Giai đoạn biến chứng
Khi tình trạng bệnh bước vào giai đoạn biến chứng, tĩnh mạch đã giãn to thành búi, bị viêm tạo thành những huyết khối trong lòng. Cùng với tình trạng loét do thiểu dưỡng có thể tạo nên những ổ loét, nhiễm trùng,...nghiêm trọng.
Phương pháp chẩn đoán bệnh suy giãn tĩnh mạch chi dưới
Khám lâm sàng
Bác sĩ sẽ đưa ra những chẩn đoán ban đầu thông qua các yếu tố nguy cơ, triệu chứng của người bệnh. Đối với những người có mô dưới da mỏng, bác sĩ có thể quan sát và nhìn thấy các tĩnh mạch đang giãn ra và căng nhanh sau khi chuyển tư thế từ ngồi sang đứng.
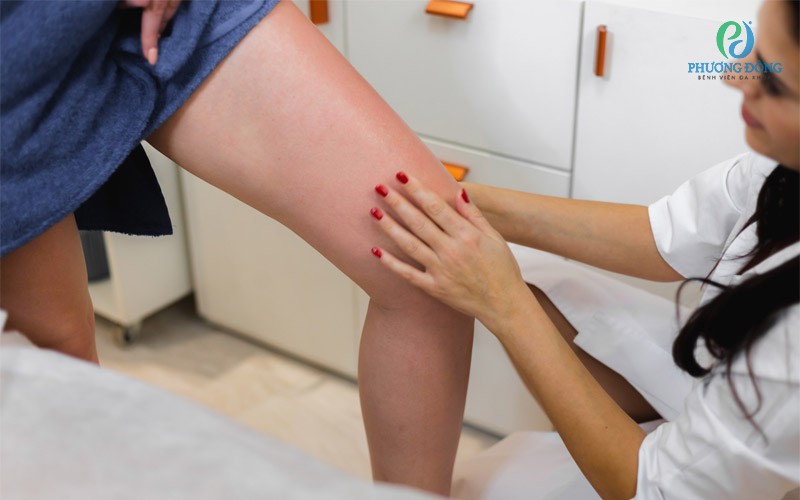
Khám lâm sàng là bước đầu giúp bác sĩ xác định được bệnh suy giãn tĩnh mạch chân
Chẩn đoán siêu âm Doppler mạch máu
Phương pháp siêu âm Doppler tĩnh mạch là một công cụ an toàn và không xâm lấn, được chỉ định cho các đối tượng sau:
- Người có giãn tĩnh mạch nông trên lâm sàng: Đây là nhóm có thể có triệu chứng như đau nhức, mỏi chân hoặc không có biểu hiện rõ ràng.
- Người không có giãn tĩnh mạch nông nhưng có dấu hiệu nghi ngờ: Các triệu chứng như phù chân, tê bì hoặc chuột rút vào ban đêm có thể là tín hiệu cảnh báo tình trạng tăng áp lực tĩnh mạch.
- Người cần can thiệp điều trị: Trường hợp được chỉ định phẫu thuật hoặc điều trị suy tĩnh mạch sẽ cần siêu âm lập bản đồ tĩnh mạch và hướng dẫn thủ thuật.
- Người có giãn tĩnh mạch dạng lưới hoặc mạng nhện: Những mạch máu nhỏ li ti xuất hiện dưới da là dấu hiệu phổ biến cần được kiểm tra thêm.
Siêu âm Doppler là phương pháp đáng tin cậy, đặc biệt quan trọng trong chẩn đoán suy van tĩnh mạch. Một số đặc điểm nhận biết chính bao gồm:
Dòng trào ngược tự nhiên hoặc thông qua nghiệm pháp: Các nghiệm pháp như Valsalva hoặc bóp cơ giúp phát hiện dòng chảy ngược, yếu tố quan trọng nhất để xác định suy van.
Quan sát qua Doppler màu: Sự đổi màu từ xanh sang đỏ (hoặc ngược lại) chỉ ra sự đảo ngược dòng chảy.
Thời gian kéo dài của phổ Doppler xung:
- Trên 500 ms với tĩnh mạch hiển và tĩnh mạch sâu cẳng chân.
- Trên 1000 ms với tĩnh mạch đùi và tĩnh mạch khoeo.
Phương pháp này không chỉ giúp phát hiện suy tĩnh mạch mà còn hỗ trợ lập kế hoạch điều trị chính xác, đảm bảo hiệu quả và an toàn cho bệnh nhân.
Xem thêm:
Điều trị suy giãn tĩnh mạch chi dưới
Mục đích chính khi điều trị suy tĩnh mạch chân là giải quyết các triệu chứng hiện tại của người bệnh, đồng thời đưa ra các biện pháp phòng ngừa biến chứng cũng như ngăn chặn tiến triển của bệnh theo thời gian. Bao gồm các phương pháp sau:
Điều trị nội khoa
Bác sĩ có thể chỉ định người bệnh sử dụng thuốc trợ tĩnh mạch như diosmin, hesperidin (Daflon, hesmin, savidimin), rutosides (Troxerutin) trên những bệnh nhân bị suy giãn tĩnh mạch chi dưới, áp lực đẩy lên tĩnh mạch bị giảm sút bởi dòng máu chả ngược xuống chân, Tuy nhiên, các thuốc này chỉ có tác dụng trong giai đoạn đầu của bệnh, trong quá trình điều trị nội khoa bằng thuốc, bác sĩ có thể kê thêm những nhóm thuốc chữa khác như thuốc kháng sinh, thuốc kháng viêm, thuốc giảm sưng, giảm đau,...khi người bệnh gặp phải các biểu hiện phù nề vùng chân, loét tĩnh mạch lớn, chuột rút.
Điều trị can thiệp
Phương pháp chích xơ
Chích xơ là một phương pháp điều trị bệnh suy giãn tĩnh mạch chân đơn giản, ít tốn kém, người bệnh có thể xuất viện ngay sau khi hoàn thiện thủ thuật, giúp xử lý các vấn đề về suy tĩnh mạch nông.
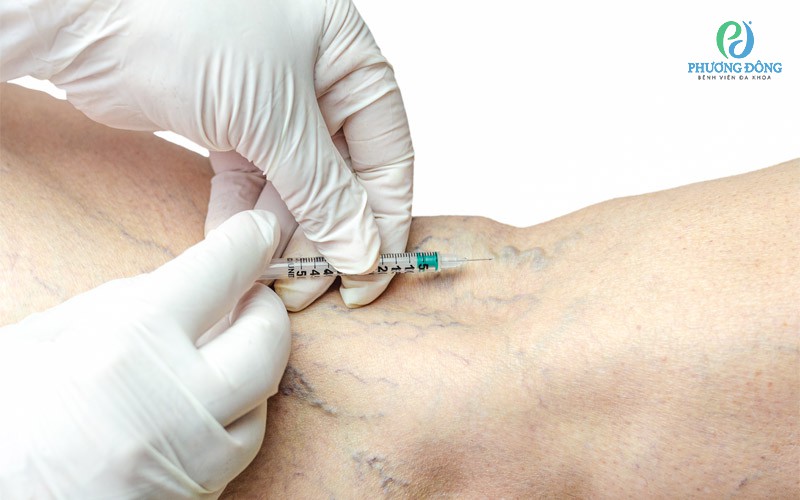
Chích xơ là một trong những phương pháp được ứng dụng trong điều trị bệnh suy giãn tĩnh mạch chân
Bác sĩ sẽ tiêm một chất gây xơ (dạng dịch hoặc bọt) vào trong hệ thống tĩnh mạch nông của chi dưới. Chất sẽ có tác dụng làm tổn thương nội mạc tĩnh mạch và khu vực xung quanh lớp trung mạc, tạo ra huyết khối làm tắc nghẽn phần tĩnh mạch bị suy. Từ đây máu có thể lưu thông một cách thông thoáng, không bị ứ trệ tại tĩnh mạch bị suy giãn.
Các trường hợp được chỉ định phương pháp này là:
- Suy thân tĩnh mạch >1mm hoặc giãn tĩnh mạch mạng nhện;
- Giãn tính mạch nông dạng lưới > 3mm, chưa xuất hiện dòng trào ngược ở van tĩnh mạch;
- Giai đoạn Độ 2 -> 6 trong thanh CEAP.
Một số nhược điểm bạn nên biết ở phương pháp như:
- Dễ tái phát, đặc biệt là những tĩnh mạch có kích thước lớn > 3mm
- Có thể xuất hiện các biến chứng nghiêm trọng như viêm tĩnh mạch, rối loạn sắc tố da, hoại tử, tắc động mạch cấp có nguy cơ bị cắt chi.
Phương pháp phẫu thuật
- Stripping: Phương pháp phẫu thuật này sử dụng một dụng cụ chuyên dụng để luồn vào trong lòng mạch nhằm mục đích lột bỏ các tĩnh mạch nông bị giãn. Đây được xem là kỹ thuật điều trị khá triệt để với tỷ lệ tái phát thấp, thường được áp dụng cho các trường hợp tĩnh mạch nông giãn chạy quanh có có thể thấy rõ dưới da. Chống chỉ định phẫu thuật nói chung với các đối tượng có sức khoẻ quá yếu, bệnh nhân gặp các vấn đề về đông máu, bệnh nhân không hợp tác,...
- CHIVA (Cure conservatrice et Hemodynamique de L'Insuffisance Veineuse en Ambulatoire): Là kỹ thuật phẫu thuật nhỏ gây tê tại chỗ, để cắt bỏ van bị tổn thương và lấy bỏ tĩnh mạch bàng hệ để bảo tồn mạch hiển, giữ làm mạch máu ghép cho các phẫu thuật như bắc cầu động mạch vành, bắc cầu động mạch chi dưới...Để đạt được kết quả phẫu thuật như mong muốn, bác sĩ sẽ tiến hành siêu âm để đánh dấu vị trí chính xác van tĩnh mạch bị tổn thương và tĩnh mạch bàng hệ.
Phương pháp phẫu thuật này mang lại hiệu quả cao, tỷ lệ tái phát thấp. Tuy nhiên, vì phải gây mê, gây tê khi thực hiện, bên cạnh đó thời gian hồi phục dài có thể khiến cho người bệnh gặp các biến chứng như huyết khối tĩnh mạch, dị cảm chi dưới, tụ máu vùng đùi,...
Phương pháp điều trị suy giãn tĩnh mạch chi dưới bằng laser hoặc sóng cao tần RFA hoặc bơm keo
Phương pháp sóng cao tần RFA can thiệp tĩnh mạch hoặc tia laser hoặc bơm keo là những liệu pháp được chỉ định trong các trường hợp có mục đích là phá huỷ các tĩnh mạch nông (tĩnh mạch hiển bé, tĩnh mạch hiển lớn) giúp phần tĩnh mạch được lưu thông lại bình thường. Bác sĩ sẽ cân nhắc lựa chọn một trong các phương pháp điều trị này tuỳ thuộc vào tình trạng và nguyện vọng của bệnh nhân.
Phương pháp này có ưu điểm là ít xâm lấn, tính thẩm mỹ cùng tỷ lệ thành công cao, lên tới 90-100%. Các triệu chứng thường thoái lui từ 1-7 ngày sau khi thực hiện thủ thuật, bệnh nhân có thể quay lại cuộc sống sinh hoạt bình thường rất nhanh, đồng thời cần tiếp tục mang vớ tĩnh mạch trong vòng 2 tuần và siêu âm kiểm tra lại sau 1 tuần.
Điều trị bằng tất áp lực hoặc băng cuốn áp lực
Sử dụng tất áp lực hoặc băng cuốn áp lực để nén bắp chân nhằm giảm thiểu sự giãn nở của tĩnh mạch, đồng thời có thể tăng tốc độ lưu thông máu tĩnh mạch, giảm kích thước của chi giúp chống phù. Cách này có thể được sử dụng trong những nghề nghiệp buộc phải đứng nhiều hoặc phụ nữ đang trong thời gian mang thai.
Phương pháp này chống chỉ định với những trường hợp không có khả năng phẫu thuật hay tiêm xơ điều trị suy tĩnh mạch. Điều trị hỗ trợ trong các trường hợp loạn dưỡng nguyên nhân tĩnh mạch, phù bạch mạch.
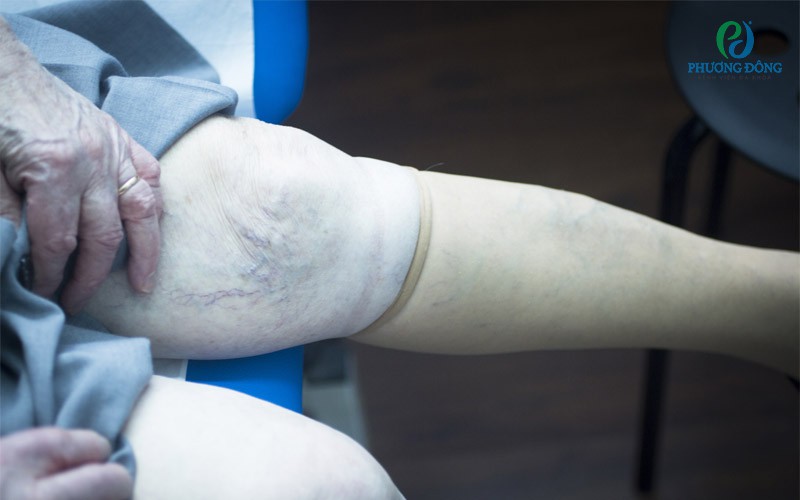
Sử dụng tất áp lực để nén bắp chân nhằm giảm thiểu sự giãn nở của tĩnh mạch
Phân độ tất áp lực
- Độ 1: Áp lực 10 - 15 mmHg. Chỉ định: Suy tĩnh mạch (STM) nhẹ, dự phòng
- Độ 2: Áp lực 15 - 20 mmHg. Chỉ định: STM trung bình, điều trị huyết khối tĩnh mạc (HKTM) sâu, nông
- Độ 3: Áp lực 20 - 36 mmHg. Chỉ định: STM nặng Điều trị loạn dưỡng, HKTM.
- Độ 4: Áp lực > 36 mmHg. Chỉ định: Loạn dưỡng trầm trọng, phù bạch mạch
Điều trị ngoại khoa
Phương pháp điều trị chữa suy giãn tĩnh mạch chân ngoại khoa thường được áp dụng để loại bỏ các tĩnh mạch bị suy nghiêm trọng, không phù hợp với điều trị nội mạch. Tuy nhiên, do tính chất xâm lấn, phương pháp này không được khuyến khích rộng rãi bởi nó gây đau đớn, thời gian phục hồi kéo dài và tiềm ẩn nhiều biến chứng.
Bệnh viện Phương Đông đã ứng dụng kỹ thuật siêu âm Doppler tĩnh mạch chi dưới vào quy trình chẩn đoán và điều trị suy giãn tĩnh mạch, mang đến hiệu quả vượt trội. Phương pháp này không chỉ đảm bảo độ chính xác cao trong việc phát hiện bệnh mà còn giúp tối ưu hóa phác đồ điều trị, mang lại sự an toàn tuyệt đối cho người bệnh. Với công nghệ siêu âm Doppler, bệnh nhân có cơ hội tiếp cận một giải pháp y khoa hiện đại, giảm thiểu xâm lấn và rủi ro.
Hơn thế nữa, Bệnh viện Phương Đông tự hào sở hữu đội ngũ chuyên gia đầu ngành, cùng trang thiết bị y tế tiên tiến. Tiêu biểu là Ths. Bs Đoàn Dư Mạnh, chuyên gia với hơn 10 năm kinh nghiệm trong lĩnh vực phẫu thuật và can thiệp mạch máu. Bác sĩ Mạnh không chỉ giỏi về chuyên môn mà còn luôn chú trọng xây dựng phác đồ điều trị cá nhân hóa, phù hợp với từng bệnh nhân, đặc biệt là các trường hợp suy giãn tĩnh mạch mạn tính hoặc có yếu tố nguy cơ cao.
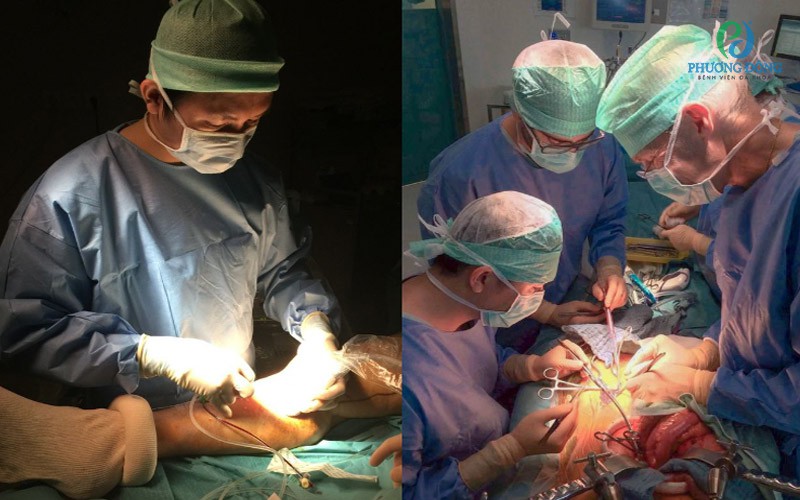
Ths.Bs Đoàn Dư Mạnh thực hiện phẫu thuật cho bệnh nhân bị suy giãn tĩnh mạch chân
Đến với Bệnh viện Phương Đông, bạn không chỉ nhận được sự chăm sóc y tế tận tâm mà còn được trải nghiệm dịch vụ chất lượng, an toàn. Liên hệ với chúng tôi qua hotline 1900 1806 hoặc Đặt lịch khám để được hỗ trợ sớm nhất.
Cách phòng tránh bệnh suy giãn tĩnh mạch chi dưới
Dưới đây là một số lưu ý mà bạn nên biết để tránh trường hợp gặp phải tình trạng suy giãn tĩnh mạch chân:
- Không nên mặc quần áo chật;
- Không nên đi giày cao gót quá lâu;
- Nằm ngồi đúng tư thế. Khi nằm, kê chân cao hơn mức của tim từ 15-20 cm để tạo thuận lợi cho máu về tim qua đường tĩnh mạch. Ghế ngồi có chiều cao phù hợp để khi ngồi hai bàn chân sát trên sàn nhà, các khớp cổ chân, gối và háng vuông góc, thẳng lưng. Không nên vắt chéo chân hoặc ngồi xổm khi ngồi để tránh cản trở máu tĩnh mạch chân lưu thông;
- Thường xuyên tập thể dục, vận động tối thiểu 30 phút đến 1 tiếng mỗi ngày;
- Không nên mang vác, khiêng xách nặng vì sẽ khiến cho máu dồn xuống chân nhiều hơn, tĩnh mạch ngày càng bị quá tải;
- Bổ sung các thực phẩm lành mạnh cho cơ thể. Đảm bảo khẩu phần ăn giàu vitamin và dưỡng chất cần thiết để tránh tình trạng bị táo bón cũng như không bị thừa cân, béo phì;
- Uống đủ nước cơ thể cần, tối thiểu là 2 lít/ngày.
- Hạn chế tiếp xúc với các khu vực, hoạt động có nhiệt độ lớn như sauna, massage, phơi nắng thường xuyên;
- Không nên chích lễ ở chân bị suy giãn tĩnh mạch bởi sẽ khó cầm máu cũng như dễ bị nhiễm trùng;
- Không tự ý đắp thuốc lên chân, đặc biệt khi đã có dấu hiệu loét chân;
- Đi thăm khám tại cơ sở uy tín càng sớm càng tốt nếu nhận thấy có những dấu hiệu bất thường ở chi dưới.
Kết luận
Suy giãn tĩnh mạch chi dưới không chỉ ảnh hưởng đến chất lượng cuộc sống mà còn tiềm ẩn nhiều nguy cơ sức khỏe nghiêm trọng nếu không được chẩn đoán và điều trị kịp thời. Việc nhận biết sớm các dấu hiệu, thực hiện chẩn đoán chính xác và áp dụng các phương pháp điều trị hiện đại là chìa khóa để kiểm soát bệnh hiệu quả. Nếu bạn hoặc người thân đang gặp phải triệu chứng của suy giãn tĩnh mạch, hãy đến ngay cơ sở y tế uy tín để được thăm khám và tư vấn sớm nhất.