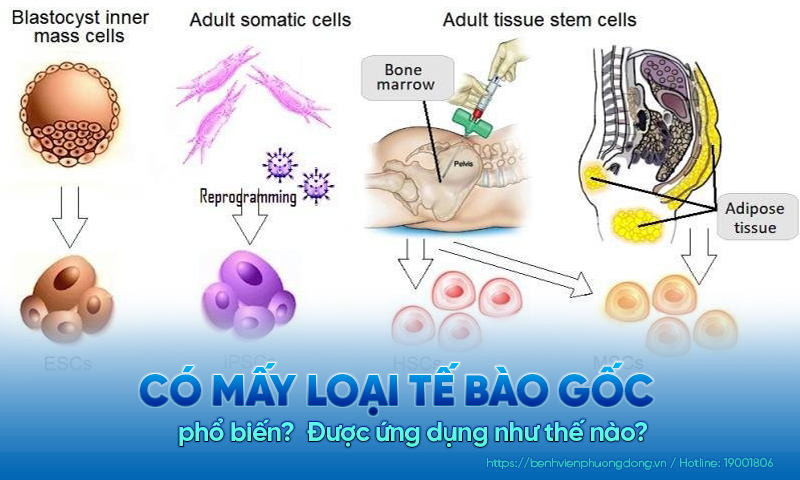
Ghép tế bào gốc tạo máu (HSCT) là gì?
Ghép tế bào gốc tạo máu (Hematopoietic Stem Cell Transplantation - HSCT) là phương pháp điều trị bằng cách cấy ghép tế bào tạo máu vào cơ thể người bệnh. Ở đây, các tế bào gốc sẽ tăng sinh, thay mới các tế bào bất thường. Từ đó, phương pháp hỗ trợ chữa các bệnh lý huyết học, bao gồm cả ung thư máu.

(Hình 1 - Một số điều cần biết về ghép tế bào gốc tạo máu (HSCT))
Tuy nhiên, điểm trừ của kỹ thuật này là cơ thể người bệnh có thể vẫn phải chịu một số biến chứng. Bên cạnh đó, không phải bệnh nhân nào cũng phù hợp để thực hiện phương pháp này. Ngoài điều trị đặc trưng các bệnh về máu, đôi khi phương pháp này cũng được chỉ định kết hợp điều trị cùng hoá trị liệu cho bệnh nhân có các khối u đặc.
Lợi ích của ghép tế bào gốc tạo máu
Phương pháp có ý nghĩa rất lớn trong điều trị các bệnh huyết học để gia tăng thời gian sống, tỷ lệ khỏi bệnh so với hoá trị liệu. Bằng cách:
-
Khôi phục tế bào sống trong tuỷ xương sau quá trình điều trị diệt tuỷ để loại bỏ tế bào ung thư trong cơ thể người bệnh.
-
Thay thế các tế bào tủy xương bất thường bằng tủy xương bình thường tại các rối loạn huyết học lành tính.
Ghép tế bào gốc tạo máu chữa được bệnh gì?
- Bệnh về máu ác tính: bệnh bạch cầu myeloid mãn tính, bệnh bạch cầu myelomonocytic vị thành niên, bệnh bạch cầu lymphoblastic cấp tính, ung thư hạch không hodgkin. Các bệnh về khối u: u lympho hodgkin, u nguyên bào thần kinh, bệnh đa u tuỷ, ewing sarcoma, hội chứng thần kinh đệm, u thần kinh đệm, điều trị hỗ trợ các khối u rắn khác.
- Bệnh về máu lành tính: thiếu máu hồng cầu hình liềm, thalassemia, thiếu máu không tái tạo, thiếu máu fanconi, suy giảm miễn dịch, hemoglobin kịch phát về đêm và các bệnh tự miễn dịch.

(Hình 2 - Bệnh nhân ung thư máu thể lympho B và T có thể được điều trị bằng ghép tế bào gốc)
Các phương pháp ghép tế bào gốc tạo máu
Đây là phương pháp truyền tế bào gốc trả lại cho người bệnh sau thu gom và lưu trữ để phục hồi mô tạo máu. Khi đó, tế bào gốc có thể được thu thập từ:
- Tuỷ xương
- Máu ngoại vi
- Máu dây rốn

(Hình 3 - Phương pháp ghép tế bào gốc tự thân)
Ghép tế bào gốc đồng loại (dị ghép)
Ghép tế bào gốc đồng loài là cách sử dụng tế bào gốc tạo máu của người có kháng nguyên bạch cầu phù hợp cho người nhận. Trong ghép tế bào gốc đồng loài, có thể chia ra:
- Ghép tế bào gốc cùng huyết thống (anh/ chị/em ruột) phù hợp HLA hoàn toàn: Đây là nguồn có nguy cơ ghép chống chủ thấp, luôn sẵn sàng nếu cần. Tuy nhiên, nhược điểm là độ phù hợp bị giới hạn, chỉ khoảng 25% phù hợp hoàn toàn. Ngoài ra tình trạng sức khoẻ của người ghép cũng phải được đảm bảo.
- Ghép tế bào gốc không cùng huyết thống phù hợp HLA: Hiệu quả lâm sàng tương tự ghép cùng huyết thống ở cả bệnh nhi và người cao tuổi.
- Ghép tế bào gốc nửa hoà hợp - ghép tế bào gốc từ người cho chỉ phù hợp 50% với HLA của người nhận tức cha mẹ hoặc 1 trong số anh chị em. Ưu điểm là khả năng tìm nguồn HLA phù hợp cao, tốc độ nhanh, sẵn có và tiết kiệm. Nhược điểm là đây là kỹ thuật mới nên yêu cầu trung tâm cấy ghép có trình độ chuyên môn cao.
xem thêm:
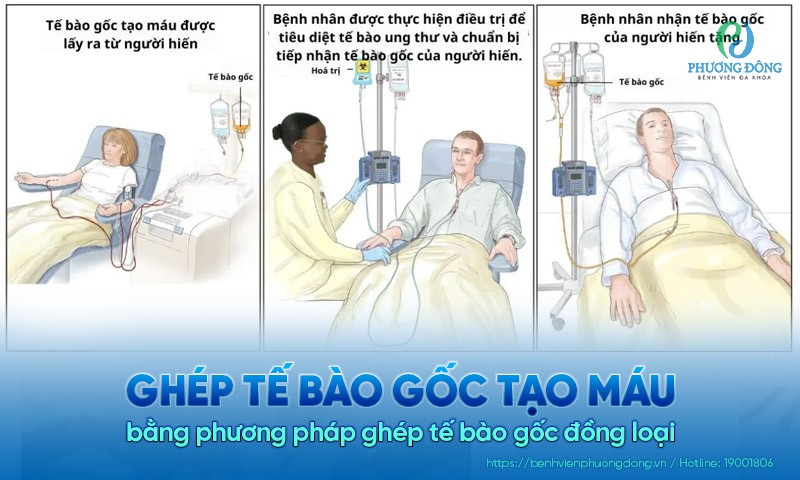
(Hình 4 - Phương pháp ghép tế bào gốc đồng loại)
Chỉ định và chống chỉ định ghép tế bào gốc tạo máu
Hai phương pháp ghép tế bào gốc tạo máu tồn tại những điểm khác biệt với các đối tượng cấy ghép như sau:
Chỉ định
Dựa vào kết quả khám, bệnh nhân có thể được chỉ định điều trị bằng cách ghép tế bào gốc như sau:
- Ghép tế bào gốc tạo máu tự thân: Bệnh nhân đa u tuỷ xương, u lympho ác tính, lơ xê mi cấp tiền tủy tế bào... đã lui bệnh 1 phần hoặc hoàn toàn sau hoá trị, cần phục hồi tuỷ xương sau hoá trị liều cao.
- Ghép tế bào gốc tạo máu đồng loại: Người bệnh bạch cầu tủy cấp, bạch cầu lympho cấp, thiếu máu fanconi... Họ cần thay thế chức năng tủy xương bằng các tế bào gốc tạo máu từ người lành.
(Hình 5 - Bệnh nhi tan máu bẩm sinh có thể chữa bệnh bằng cấy ghép tế bào gốc tạo máu)
Tất nhiên để được chỉ định dị ghép thì người bệnh cần tìm nguồn HLA phù hợp ở mức tương đối trước khi tiến hành. Hiện nay, cùng với sự phát triển của y học, người ghép tế bào để điều trị bệnh đã bao gồm cả người lớn và trẻ em. Đặc biệt, hiệu quả chữa bệnh bằng ghép tự thân cho trẻ em trong điều trị bệnh lý máu ác tính và lành tính lần lượt đạt từ 60 - 80% và 60 - 90%.
Chống chỉ định
Đối với ghép tế bào gốc tạo máu tự thân, không có chống chỉ định.
Đối với ghép tế bào gốc tạo máu đồng loại, chống chỉ định dành cho:
- Bệnh nhân > 50 tuổi
- Người đã ghép tế bào gốc tạo máu trước đó
- Người có các bệnh lý đi kèm, ví dụ như suy thận,...
Quy trình ghép tế bào gốc tạo máu diễn ra như thế nào?
Quá trình ghép tế bào gốc tạo máu có thể mấy từ 10 - 20 ngày, không tính các bước tìm nguồn tế bào như sau:
B1: Tìm nguồn tế bào phù hợp
Ở bước này, bác sĩ - kỹ thuật viên - nhân viên trong và ngoài Bệnh viện để tìm nguồn tế bào gốc từ tuỷ xương, máu ngoại vi hoặc máu cuống rốn.
Người bệnh có nguồn tự thân sẽ có khả năng được thực hiện cấy ghép nhanh và hạn chế khả năng thải ghép hơn người bệnh cần tìm người hiến. Đặc biệt là người bệnh có nguồn tế bào gốc máu cuống rốn bởi độ tinh khiết cao, không có các loại virus gây nhiễm trùng. Tuy nhiên, nguồn tế bào này khá ít và liều lượng cũng rất giới hạn.
Nếu người bệnh phải tìm nguồn tế bào gốc bên ngoài thì họ cần tìm nguồn tế bào gốc tạo máu có kháng nguyên phù hợp mô HLA tương ứng. Khi đó:
- Nguồn tiềm năng - anh chị em ruột: Khả năng tìm được người cho là 25%.
- Nguồn thông thường - không cùng huyết thống: Khả năng tìm được người cho rất thấp.
- Nguồn phổ biến - cha mẹ con: Khả năng tìm được người cho ở mức tương đối, người cho cùng huyết thống và có HLA giống một phần người bệnh.
B2: Hoá trị liệu để lui bệnh
Trong trường hợp người bệnh đang điều trị ung thư sẽ được hoá trị để đẩy lùi bệnh. Ghép tế bào gốc tạo máu thực hiện sau để ngăn ngừa bệnh tái phát về sau.
B3: Thu thập tế bào gốc
Đối với người bệnh ghép đồng loài, người cho tế bào gốc cũng sẽ được chỉ định nhập viện và thực hiện các kỹ thuật xâm lấn. Người cho sẽ được chỉ định tiêm thuốc kích thích tăng trưởng bạch cầu (GCSF) để huy động tế bào gốc. Thuốc sẽ được chích từ 3 - 4 ngày. Người cho sẽ được lấy máu và tách lấy tế bào gốc bởi máy chiết tách. Sau khi lấy được tế bào gốc, lượng tế bào này sẽ được đem đi lưu trữ.

(Hình 6 - Các nét chính về quá trình ghép tế bào gốc tạo máu)
B4: Điều kiện hoá người bệnh
Nếu đang trong quá trình điều trị ung thư huyết học hoặc ung thư tạng đặc, người nhận sẽ phải xạ trị toàn thân hoặc xạ trị liều cao. Xạ trị sẽ diễn ra trong vòng 5 - 7 ngày để đảm bảo tiêu diệt hết tế bào ác tính còn lại trong cơ thể.
B5: Ghép
Bác sĩ sẽ truyền tế bào gốc vào cơ thể người bệnh, quá trình này tương tự truyền máu. Nếu sử dụng tế bào gốc tạo máu dây rốn, bác sĩ sẽ rã đông vào ngày ghép. Quá trình mất từ 30 - vài giờ đồng hồ tuỳ số lượng túi tế bào.
Các biến chứng của ghép tế bào gốc tạo máu
Các biến chứng của ghép tế bào gốc tạo máu có thể xuất hiện <100 ngày sau ghép hoặc muộn hơn. Nếu bệnh nhân thực hiện dị ghép, nguy cơ biến nhiễm trùng sẽ cao hơn
Biến chứng sớm (trong vòng 100 ngày)
- Ghép thất bại
- Thải ghép: Tế bào gốc không sống được trong cơ thể bệnh nhân hoặc bị đào thải.
- Ghép chống chủ (GVHD): Tế bào miễn dịch của người hiến tấn công mô người nhận. Biểu hiện: sốt, nổi ban, viêm gan. tăng bilirubin máu, nôn ói, tiêu chảy, đau bụng (diễn biến thành tắc ruột) và sút cân.
Biến chứng muộn (sau 100 ngày)
- Ghép chống chủ mạn tính: Xảy ra sai khi ghép từ 2 tháng đến 2 năm hoặc từ 4 - 7 tháng. Bệnh chủ yếu ảnh hưởng đến da, màng nhầy, đường tiêu hoá và gan. Tỷ lệ tử vong từ 20 - 40%. Biểu hiện: phát ban lichenoid, viêm kết giác mạc, viêm tiểu phế quản tắc nghẽn,...
Ngoài ra nhiễm trùng cũng có thể xảy ra khi cơ thể người bệnh suy yếu dẫn đến nhiễm trùng nặng. Tình trạng này có thể xảy ra trong vòng 6 tháng sau cấy ghép.
(Hình 7 - Một số biến chứng và cách điều trị khi thực hiện cấy ghép)
Tiên lượng về cấy ghép tế bào gốc tạo máu
Sau khi ghép tế bào gốc tạo máu, người bệnh có được điều trị khỏi bệnh không?
Diễn biến và khả năng phục hồi bệnh bị ảnh hưởng bởi loại bệnh, giai đoạn bệnh và loại ghép tế bào gốc.
- Ghép tự thân: Khả năng tái phát bệnh từ 40 - 75%.
- Ghép đồng loài: Khả năng tái phát bệnh 10 - 40%.
Nhìn chung, tỷ lệ thành công (tuỷ xương không bị ung thư) của cấy ghép tế bào gốc tạo máu là:
- Bệnh nhân u lympho tái phát, nhạy cảm với hoá trị liệu: 30 - 40%
- Bệnh nhân mắc bệnh bạch cầu cấp (ung thư máu): 20 - 50%
Người bị ung thư có cấy ghép tế bào gốc để điều trị được không?
Bệnh nhân bị ung thư máu thể lympho B và T có thể ghép tế bào máu để điều trị bệnh. Các tế bào gốc bất thường sẽ được thay thế bằng các tế bào gốc khỏe mạnh, có thể làm tổ và biệt hoá thành tế bào trưởng thành đầy đủ chức năng.
Ghép tế bào gốc tạo máu với bệnh nhân ung thư máu là trẻ em có khả năng chữa khỏi khá cao nếu phát hiện sớm. Đối với ung thư máu ở người lớn thì tiên lượng còn cần theo dõi thêm.
Đối với các bệnh ung thư tạng đặc khác thì tỷ lệ chữa bệnh thành công khá thấp.

(Hình 8 - Một số trường hợp bệnh nhân đã điều trị bằng tế bào gốc thành công. Nguồn: BV Bạch Mai)
Ghép tế bào gốc bao nhiêu tiền?
Nếu được trừ chi phí Bảo hiểm y tế, chi phí dao động trong khoảng:
- Ghép tự thân: 100 - 200 triệu đồng
- Ghép đồng loài cùng huyết thống phù hợp HLA: 400 - 600 triệu đồng
- Ghép tế bào gốc từ máu dây rốn cộng đồng: 600 - 800 triệu đồng
- Ghép tế bào gốc nửa hoà hợp: 600 - 700 triệu đồng
- Ghép tế bào gốc nửa hoà hợp với tế bào gốc máu dây rốn cộng đồng: 1 - 1,2 tỷ đồng.
(*) Lưu ý: Chi phí trên chỉ mang tính chất tham khảo.
Lưu trữ tế bào gốc máu cuống rốn tại Bệnh viện Đa khoa Phương Đông
Nguồn tế bào gốc tạo máu dây rốn có thể cấy ghép trong điều trị các bệnh về máu cho trẻ sơ sinh, cho những người thân trong gia đình và cống hiến cho xã hội. Nguồn này chỉ có một lượng nhỏ, nhưng độ tinh khiết cực kỳ cao và chỉ có một cơ hội lưu trữ trong đời. Chính vì vậy, cha mẹ nên cân nhắc lưu trữ để chủ động bảo vệ sức khỏe cho con trong tương lai.
(Hình 9 - Tế bào gốc tạo máu sẽ được xử lý và đặt vào các hộp nhỏ để lưu trữ)
Nếu cha mẹ đang tìm hiểu về dịch vụ lưu trữ máu cuống rốn thì Trung tâm tế bào gốc Bệnh viện Đa khoa Phương Đông là địa chỉ đáng lưu ý. Bởi:
- Cung cấp báo cáo về tình trạng, số lượng của tế bào gốc lưu trữ qua từng năm giúp cha mẹ yên tâm về chất lượng tế bào gốc.
- Hỗ trợ lưu trữ tế bào gốc cho sản phụ cho sản phụ sinh trong và ngoài Khoa Phụ Sản Bệnh viện Đa khoa Phương Đông.
- Là 1 trong số ít các Trung tâm Tế bào gốc sử dụng hệ thống lưu trữ tự động, đảm bảo nuôi cấy, sản xuất giúp xử lý, phân tích, đánh giá chuẩn xác chất lượng từng mẫu tế bào gốc.
- Đội ngũ kỹ thuật viên, bác sĩ TT Tế bào gốc giàu dẫn dắt bởi PGS.TS.BS Nguyễn Trung Chính - GĐ BVĐK Phương Đông - Tổng Thư ký hội Y học tái tạo và trị liệu Việt Nam.
- Trung tâm Tế bào gốc đạt chứng chỉ Ngân hàng Mô, sở hữu hệ thống trang thiết bị hiện đại: Hệ thống tủ lạnh bảo quản hóa chất HYC-610, hệ thống tủ an toàn sinh học cấp II, hệ thống đếm tế bào dòng chảy Cytoflex, máy đo độ sáng phát hiện tế bào (phát hiện Mycoplasma) Lucetta 20 ...
- Thường xuyên tổ chức các chương trình ưu đãi, đảm bảo quyền lợi chi phí cho người bệnh.
Ngân hàng mô ở Bênh viện đa khoa Phương Đông
Có thể nói, cấy ghép tế bào gốc tạo máu đang là phương pháp hàng đầu giúp nâng cao tỷ lệ điều trị và kéo dài thời gian sống cho bệnh nhân. Nếu có điều kiện, cha mẹ nên đăng ký lưu trữ tế bào gốc cuống rốn để dự phòng sức khỏe cho bé yêu sau này!
Để đặt lịch lưu trữ và tư vấn chuyên sâu, bệnh nhân có thể liên hệ hotline 19001806 để được đội ngũ của Bệnh viện Đa khoa Phương Đông hỗ trợ kịp thời!